Sonde gastrique : intérêt dans l'anorexie mentale et la boulimie
Pr Daniel RIGAUD - CHU Dijon
Des études scientifiques sérieuses montrent l'intérêt de la sonde gastrique dans le traitement de l'anorexie mentale (AM) et de la boulimie, les deux troubles du comportement alimentaire (TCA) les plus sévères.
1. Les études scientifiques
Dans l'anorexie mentale, une dizaine d'études menées par des équipes spécialisées dans la prise en charge des troubles du comportement alimentaire (TCA) prouvent que la sonde gastrique permet aux malades anorexiques de démaigrir avec moins d'angoisse et plus facilement que par la simple alimentation (par les repas et collations).
Les cinq premières études ont regroupé au total 55 malades traitées par nutrition entérale (NE) et sonde gastrique. Les cinq équipes concluent à un effet favorable, voire même à une efficacité très nette de la NE chez leurs malades AM chez qui un échec de la renutrition (ré-alimentation) per os (par la bouche) avait été constaté.
L'étude de Zuercher et coll (6) est encore plus convaincante dans la mesure où elle compare 155 malades anorexiques ayant eu la sonde et la NE à 226 malades ne l'ayant pas eu. L'équipe en question est ultra-spécialisée dans la prise en charge des malades ayant un TCA. Les auteurs, bien connus, concluent que la sonde permet une prise de poids de meilleure qualité, moins longue à effectuer et une durée d'hospitalisation plus courte qu'une prise en charge "classique".
Gentile et coll (7) ont obtenu le même résultat positif en comparant 32 malades souffrant d'anorexie ayant eu la NE (par sonde gastrique) à 67 malades anorexiques n'ayant eu que les repas : l'équipe médicale a constaté que la prise de poids était moins longue, l'hospitalisation plus courte que chez les malades qui n'avaient pas eu la NE. Ils ont concluent aussi que la tolérance à la NE était satisfaisante.
Robb et coll (8) ont obtenu le même résultat positif. Les auteurs ont tiré au sort 100 malades pour avoir la sonde (n=51) ou pas (n=49). Ils observèrent également une plus grande efficacité de la sonde, sans effet secondaire délétère (effets indésirables) notables.
Enfin, l'étude de notre équipe permet de conclure définitivement, puisqu'elle va exactement dans le même sens (10) : nous avons tiré au sort 81 malades ayant une anorexie mentale pour avoir (n=41) ou non (n=40) la NE (par sonde gastrique) à l'hôpital. La durée d'hospitalisation a été nettement plus courte (71 jours contre 87 jours, soit deux semaines de moins), la prise de poids plus grande et de meilleure qualité (plus de masse musculaire), la prise alimentaire aux repas pas moins bonne, l'angoisse plutôt moindre et le comportement alimentaire pas plus altéré que dans le groupe contrôle.
Une étude menée par notre équipe à domicile a prouvé la même efficacité (11) : le groupe de 60 malades AM qui avaient eu la sonde avaient pris en moyenne 3 kg en deux mois alors qu'elles avaient perdu 2 kg dans les trois mois précédents. Au terme du traitement, les malades qui avaient eu la NE à domicile avait un comportement alimentaire plutôt amélioré (et donc pas détérioré). Ces malades ont estimé pour la plupart que la NE les avait aidés.
2. Dans la boulimie
Dans la boulimie, trois études montrent clairement que la sonde gastrique et la NE permettent de diminuer fortement ou d'arrêter les crises de boulimie, là où les autres traitements ont échoué.
Malheureusement, les trois études émanent toutes de notre équipe (11,12,13) : une a été menée à l'hôpital et deux chez des malades à domicile. Dans tous les cas, il s'agissait de malades ayant une boulimie sévère (plus de 2 crises par jour), une angoisse et un état dépressif nets. Chez toutes, les traitements antérieurs avaient échoué.
Dans tous les cas, à l'hôpital comme à domicile, la NE et la sonde se sont avérées plus efficaces à réduire les crises de boulimie que le traitement classique contrôle. Chez 72 à 83 % des malades ayant eu la sonde, les crises ont été totalement supprimées en moins d'une semaine. Sous sonde, les malades n'avaient pas refait de crise dans 64 à 72 % des cas à la fin du traitement (deux-trois mois). Sous sonde, l'angoisse et l'état dépressif avait plus diminués que dans le groupe contrôle (traitement par psychothérapie). Fait essentiel, 3 mois, six mois et un an après le retrait de la sonde et l'arrêt de la NEAD, entre le tiers et la moitié des malades sevrés n'avaient pas refait de crises ou très peu. Chez 75 % des malades, la fréquence des crises après était nettement inférieure à celle des crises avant la NEAD. On peut donc en conclure que le traitement est efficace et ne s'arrête pas à la période thérapeutique, mais se prolonge au-delà (au moins jusqu'à un an).
3. Conclusion
Dans l'anorexie comme dans la boulimie, la sonde et la NE sont une solution efficace quand les autres traitements ont échoué. La NE, même à domicile (NEAD) permet une prise de poids moins lente dans l'anorexie et une forte diminution voire un arrête total des crises en cas de boulimie (AM de forme boulimique, boulimie à poids normal).
4. Comment agit la nutrition entérale (NE) (et la sonde)
La NE consiste à perfuser, par l'intermédiaire d'une sonde nasogastrique, des poches nutritives à l'aide d'une "pompe" qui fonctionne sur batterie rechargeable. Une poche se passe en trois heures. Le plus souvent, une poche normale (isocalorique) contient 500 calories, environ 20g de protéines, ainsi que tous les micronutriments (à dose physiologique). On n'est donc perfusé qu'une durée limitée de la journée (de 3 h, pour une poche, à douze heures (pour 4 poches). De plus, on peut aller se promener et faire toutes activités (marche, course, travail) en se perfusant, grâce à un sac à dos qui contient la pompe portable et la poche nutritive. On n'est donc pas "bloquée" chez soi. Enfin, il est possible d'être perfusé la nuit pour une partie des poches.
| Sonde nasogastrique | Sac à dos pour pompe | Poche de nutrition entérale |
 |
|
 |
4.1. Dans l'anorexie mentale
Dans l'anorexie mentale, la NE permet au malade d'être nourri, d'avoir un cerveau mieux irrigué et plus en forme, grâce à tous les nutriments essentiels qui sont perfusés. La NE permet de récupérer un stock de vitamines, de calcium, de fer, d'oligo-éléments satisfaisant. De ce fait, la peur et l'angoisse diminuent, la cognition s'améliore et le travail psychothérapeutique peut être, du coup, de meilleure qualité. Notamment, la "pensée en boucle", caractéristique de l'anorexie diminue. Il en est de même, souvent, de l'hyperactivité psychique et physique dont une part est liée à la dénutrition (emballement du cerveau, paniqué, du fait du manque de nourriture et des carences en nutriments) dans l'anorexie mentale.
4.2. Dans la boulimie
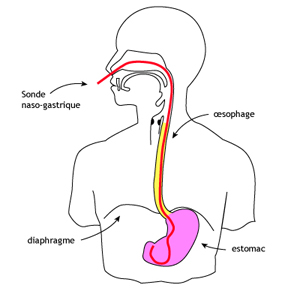 |
Dans la boulimie, la présence de la sonde dans la gorge ainsi que celle de son extrémité distale à proximité du pylore (la porte de sortie de l'estomac) bloquent à la fois le besoin de faire une crise et la capacité à vomir. En effet, le contact de la sonde avec l'arrière gorge "leurre" le cerveau qui croit qu'une crise se fait (un peu comme pour les patchs de nicotine qui leurrent le cerveau en lui faisant croire qu'il fume). De plus, les poches nutritives irriguent le cerveau et lui permettent d'être moins en demande de nourriture (moins on mange, plus on crise). La zone du cerveau concernée (le système limbique), alors, pousse moins aux crises. Il y a donc un triple effet contre les crises : la sonde au contact de l'arrière gorge, son extrémité au contact du pylore et les poches nutritives. |
5. Comment fait-on ?
5.1. Dans l'anorexie mentale
Dans l'anorexie mentale, on voit avec la patiente à quel rythme elle accepte de "démaigrir" (en général, un bon compromis est de deux kilos par mois). On calcule alors l'énergie et les protéines nécessaires pour obtenir la prise de poids acceptée, exactement ça, ni plus ni moins. Il existe un logiciel qui permet en effet de calculer les besoins soit pour stabiliser le poids, soit pour "démaigrir". Nous avons ce logiciel à l'association. Il faut noter qu'il n'y a pas besoin d'être hospitalisé pour poser la sonde ni pour faire le protocole. Il suffit de trouver une infirmière libérale qui sait poser les sondes. Ensuite, on fait appel à un prestataire de service qui met en place la NE à domicile (NEAD). L'association Autrement trouvera pour vous ce prestataire, si vous n'en connaissez pas. Enfin, on n'est en aucun cas "bloqué chez soi", car la pompe fonctionne sur batterie (comme un smartphone).
5.2. Dans la boulimie
Dans la boulimie, il n'y a en général pas de poids à prendre (les malades ont en règle un poids normal, voire, rarement, un peu élevé). On calcule alors les besoins pour une stabilisation du poids. Nous avons, à l'association, le logiciel qui permet de calculer les besoins pour stabiliser le poids.
On peut donc assurer au malade qu'il ne prendra pas de poids. Contrairement à l'anorexie, on propose ici une période de sevrage (sans aucun aliment à manger) de l'ordre de 3 à 4 semaines, pour casser le cercle vicieux :
"mise en bouche d'aliments ![]() besoin de crise
besoin de crise ![]() déclanchement de la crise
déclanchement de la crise ![]() vomissement de la crise
vomissement de la crise ![]() aggravation des carences
aggravation des carences![]() besoin de crise
besoin de crise![]() crise".
crise".
Il y aura donc une période où la malade ne mangera rien. Clairement, on observe dans la boulimie une forte diminution et de la fréquence des crises et des vomissements, et de la durée des crises et du besoin d'en faire grâce à la sonde et la NEAD.
Après ces 3-4 semaines de "sevrage", on ré-introduit les repas, l'un après l'autre, en commençant par le plus facile (en général le petit déjeuner). On diminue bien sûr d'autant les poches nutritives. On travaille au rythme d'un repas introduit par semaine (la première semaine, les malades ne prennent que le petit déjeuner, la 2ème semaine, le petit déjeuner et le dîner, la 3ème semaine, on tente l'introduction du dîner, par exemple). Une fois les trois repas introduit, on garde en place la sonde quelque temps, avec, nous le répétons, une diminution des poches à chaque introduction d'un nouveau repas, pour que le poids soit conforme à ce qui était prévu (accepté par la patiente). Un traitement "standard" dure en moyenne 2 à 2,5 mois (9 à 10 semaines). La NEAD peut être prolongée de une à plusieurs semaines, si le besoin se fait sentir.
Si le traitement (la sonde et la NE) n'ont pas réduit significativement les crises en une semaine, il n'est pas utile de poursuivre, sauf exception. En revanche, si la fréquence des crises a diminué de moitié, il est intéressant de continuer, mais en prolongeant la période de NEAD exclusive (aucun repas).
6. Combien dure le traitement ?
La durée standard du traitement dépend du type de TCA.
Dans l'anorexie mentale, la durée du traitement est fonction du poids à prendre pour obtenir le poids minimum exigé pour l'âge, la taille et le genre (le sexe). On se base sur environ deux kilos par mois. Un autre critère est la capacité des personnes a retrouvé une alimentation conforme à leurs vrais besoins. Ainsi, une personne qui a retrouvé des apports de 2000 - 2200 kcal/jour (c'est un exemple) conformes à ses besoins peut arrêter la NEAD. On peut alors se donner une période de réflexion et d'analyse des comportements et voir si c'est efficace. Il faut savoir qu'une partie de ces malades qui arrêtent prématurément le fait pour de mauvaises raisons et perd du poids à l'arrêt de la NEAD.
Dans la boulimie, la durée du traitement est fonction de l'efficacité de la NEAD sur la fréquence et l'intensité des crises. Le but est d'obtenir un sevrage (complet) des crises. On l'obtient dans 60 à 75 % des cas en moins d'une semaine. Si on le l'a pas obtenu en moins d'un mois, il est rare qu'on l'obtienne au-delà. Tant qu'on ne l'a pas obtenu, il est souhaitable de maintenir la période de NEAD exclusive (aucun repas). Il vaut mieux avoir une semaine sans crise du tout avant de réintroduire les repas.
7. Et, à côté ?
Bien sûr, la NE, surtout à domicile (NEAD) ne suffit pas à elle-seule. Il faut associer, notamment en cas de souffrance psychique, une psychothérapie.
- En cas d'anorexie, l'idéal est une thérapie personnelle associée à une thérapie familiale, si la personne malade est adolescente.
- En cas de boulimie, le mieux est une thérapie cognitive et comportementale.
Rien n'empêche, en cas de besoin, d'associé à la NEAD et à la psychothérapie, un traitement médicamenteux. Il existe trois types de médicaments efficaces contre les crises (voire un autre article) : les antidépresseurs type sérotoninergiques, le topiramate et le baclofène.
8. Bibliographie
1. Findlay SM, Toews H, Grant C. J. Adolesc Health 2011 ; 48 : 625-9.
2. Mehler PS, Winkelman AB, Andersen DM, Gaudiani JL. J Nutr Metab 2010 (en ligne sur le web).
3. Cros G, Sznajder M, Meuric S, Mignot C, Stheneur C. Arch Pediatr. 2010; 17: 112-7.
4. Neiderman M, Zarody M, Tattersall M, Lask B. Int J Eat Disord 2000 ; 28 : 470-5.
5. Silber TJ, Robb AS, Orrell-Valente JK, Ellis N. J Dev Behav Pediatr 2004 ; 25 : 415-8.
6. Zuercher JN, Cumella EJ, Woods BK, Eberly M, Carr JK. JPEN (J Parenter Enteral Nutr) 2003 ; 27 : 268-76.
7. Gentile MG, Manna GM, Ciceri R, Rodeschini E. Eat Weight Disord 2008 ; 13: 191-7.
8. Robb AS, Silber TJ, Orrell-Valente JK et al. Am J Psychiatry 2002 ; 159 : 1347-54.
9. Rigaud D, Brondel L, Poupard AT, Brun JM. Clin Nutr 2007 , 26 : 421-429.
10. Rigaud D, Brondel L, Poupard AT, Brun JM. Efficacy of a two-month cyclic enteral nutrition in anorexia nervosa: a one-year follow-up. Clin Nutr 2007, 26(4) : 421-429.
11. Rigaud D, Pennacchio H, Roblot A, Jacquet M, Tallonneau I, Vergès B. Efficacité de la nutrition entérale à domicile chez 60 malades ayant une anorexie mentale. Presse Médicale 2009 ; 38 ; 12 : 1739-1745.
12. Rigaud D, Brayer V, Biton-Jélic V, Païs V, Pennacchio H, Brun JM. Nasogastric tube feeding in bulimia. Controlled study with follow-up at 3 months. Presse Med. 2007 ; 36(10 Pt 1) : 1354-63.
13. Rigaud D, Brayer V, Roblot A, Brindisi MC, Vergès B. Efficacy of tube feeding in binge-eating/vomiting patients: a 2-month randomized trial with 1-yr follow-up. J Parent Enteral Nutr (JPEN) 2011 ; 35(3) : 356-64.
Publié en 2015

