Conduites, apports et besoins alimentaires des Français
Pr D. RIGAUD - Président d'AUTREMENT
Notre alimentation et nos besoins ne cessent de changer. Il ne s’agit pas là de changements insignifiants, mais bien au contraire de profonds bouleversements qui laissent beaucoup de « consommateurs » anxieux, suspicieux ou déstabilisés.
C’est que ces changements portent sur de nombreuses variables :
- Nos besoins énergétiques se modifient ;
- Nos besoins en protéines et en lipides aussi ;
- Nos conduites et pratiques changent ;
- De nouveaux aliments apparaissent ;
- Notre alimentation, dans la façon de préparer ces aliments à l’ingestion, évolue ;
- A travers l’augmentation de notre espérance de vie, nos besoins à long terme et donc les « stocks » que nous constituons évoluent ;
- Notre poids et notre composition corporelle sont également en pleine évolution, et ce n’est pas sans poser un sérieux problème de santé publique.
1. Besoins énergétiques et en macronutriments
La nutrition peut être considérée sous l’angle d’un bilan (apprécié par la méthode factorielle).
- Pour garder un état nutritionnel stable (par exemple un poids et une composition corporelle stables), il faut que les entrées (ingesta moins pertes fécales) soient égales aux sorties, poste par poste : en d’autres termes, il est nécessaire que les apports d’énergie, de protides, lipides et glucides soient chacune égales à la dépense correspondante (dépense énergétique et oxydation). Et ceci est vrai aussi pour les autres nutriments.
- Pour qu’il y ait croissance, il faut que l’un des postes d’entrée soit supérieur au poste de dépense énergétique correspondant.
- Qu’il y ait excès (d’énergie, de lipides, de glucides) d’apports, par rapport aux sorties, et c’est la prise de poids. Et même si l’enfant, parce qu’il est en phase de croissance, est relativement plus « protégé » du surpoids que l’adulte, il n’est néanmoins nullement à l’abri de l’obésité.
Ce risque d’excès mérite qu’on s’y arrête pour 2 raisons :
- Il n’est pas nécessaire qu’il y ait un large excès pour produire un surpoids : en théorie, un excès non compensé de 100 kcal/j aboutit à une prise de poids de 13 g/j, soit 4,745 kg par an ! Du fait des adaptations métaboliques, ce gain diminue en gros de moitié chaque année, ce qui fait au total plus de 10 kg en 10 ans ;
- Il n’est pas obligatoire que cet excès touche les apports (énergétiques, lipidiques). Un surpoids peut parfaitement relever d’une diminution de la dépense énergétique liée à la réduction de l’activité physique.
On sait maintenant qu’il n’est plus possible de raisonner en France en terme de « couverture » des besoins : la carence énergétique et protéique est devenue très rare chez l’enfant et l’adulte en bonne santé. Ceci est lié autant au fait qu’il y a à manger pour tout le monde qu’au fait que nos besoins en énergie et protéines ont notablement diminué. Ainsi une bonne partie des enfants de 3 à 10 ans ont des apports en protéines de l’ordre de 2 à 4 g/kg/jour, alors que leurs besoins sont de l’ordre de 0,9 à 1,2 g/kg/jour.
De façon schématique, les besoins énergétiques sont répartis en plusieurs postes :
- Le métabolisme de base (la dépense énergétique de repos) qui représente 60 à 65 % des dépenses quotidiennes chez un individu sédentaire ;
- La dépense énergétique postprandiale, qui représente 15 % de la dépense totale ;
- La dépense liée à la thermorégulation (à peine 2 %)
- La dépense énergétique liée à l’activité physique.
Cette dernière est très variable en fonction du niveau d’activité physique (NAP). Si l’on exprime les besoins liés à l’activité physique en fonction du NAP, on observe qu’il peut varier de 1,4 à 2,2 fois la dépense énergétique de repos (Figure 1). En valeur absolue, ceci donne des besoins très différents selon l’âge, le sexe et le NAP (Tableau 1).
Chez l’homme malade, chez le sujet âgé en institution et chez l’adulte hospitalisé pour maladie chronique en revanche, la carence énergétique et protéique est fréquente, dans la mesure où les besoins augmentent du fait de l’hypercatabolisme et où les apports alimentaires sont souvent réduits (ou n’augmentent pas en proportion des dépenses) du fait de l’anorexie ou de l’inconfort digestif. En d’autres termes, il faudrait à ces malades manger plus et plus varié et ils ne le peuvent le plus souvent pas ! Or ces états de dénutrition et de carences nutritionnelles (malnutritions) ne sont pas toujours pris en compte. A titre indicatif, 30 à 40 % des sujets âgés institutionnalisés sont dénutris, alors que la prise en charge de la dénutrition par assistance nutritive n’est proposée qu’à moins de 15 % d’entre eux !
2. Besoins en micronutriments
Ce qui s’applique aux apports et besoins énergétiques est vrai pour beaucoup de micronutriments. Le bilan net détermine l’état de stocks à court et long terme : que le bilan net du calcium soit négatif sur une longue période, et les stocks de calcium, situés à 90 % dans l’os, diminuent. Or les effets sont cumulatifs : ainsi, une femme qui a une alimentation normale et des apports de calcium de 1000 mg/j a, à partir de l’âge de 25 ans, une perte minérale osseuse de 0,2 % par an jusqu’à 50 ans et de 2 % par an dans les 5 ans qui suivent sa ménopause à 50 ans ; elle a donc perdu à 55 ans (5 % + 10 %) = 15 % de son calcium osseux. Mais une femme sous régime restrictif toute sa vie qui a des apports de calcium inférieur à 700 mg/jour a, dans le même temps, une perte osseuse double, soit 30 %.
Ceci n’était probablement pas si grave lorsque l’espérance de vie était de l’ordre de 60 ans. Mais son accroissement rend la situation beaucoup plus critique.
La question qui se pose actuellement est la suivante : la restriction alimentaire volontaire et les nouvelles conduites alimentaires qui envahissent nos sociétés vont-elles conduire à des carences chroniques en micronutriments indispensables ? En effet, si les individus réduisent leur activité physique et donc leurs besoins énergétiques et s’ils mangent « sur le pouce » des aliments prêts à l’emploi, ils risquent de réduire leurs apports en aliments variés et donc leurs sources de micronutriments.
Ceci aura-t-il une conséquence sur la santé ?
Probablement, à carence identique, certains individus développeront des troubles et les autres pas. Il est par exemple évident que les besoins diffèrent notamment en fonction du statut et de l’âge : petite enfance, adolescence, grossesse, vieillissement... mais aussi en fonction de leur capital génétique. On commence à comprendre pourquoi par exemple, à carence d’apport en fer identique, certains sujets développent une anémie microcytaire et d’autres pas.
3. Changement de composition corporelle
Le poids et la composition corporelle des individus en France changent. De façon schématique, l’augmentation du poids corporel, de l’indice de masse corporelle et de la masse grasse de la population en bonne santé sont linéaires depuis 30 ans. Ceci est vrai dans toutes les tranches d’âge, de l’enfance à l’âge adulte, dans les 2 sexes, dans la plupart des milieux socio-professionnels et dans toutes les régions.
De même, le nombre d’individus en surpoids et de sujets obèses augmente : il a doublé en 20 ans. La fréquence de l’obésité atteint actuellement 8 à 10 % de la population adulte (3 millions de personnes en France !).
Avec cet accroissement du nombre de personnes obèses, augmente la fréquence des maladies associées à l’obésité : hypertension artérielle, diabète non insulinodépendant, dyslipoprotéinémies (baisse du HDL-cholestérol), insuffisance coronarienne notamment, mais aussi arthrose de hanche et du genou.
Une partie de ces surpoids nets (indice de masse corporelle entre 26 et 29,9 kg/(m)2) et des obésités se développent au profit de la masse grasse viscérale (ils sont dits de type androïde ou abdomino-mésentérique). Il y a à ceci des raisons génétiques (le sexe masculin), hormonales (rôle favorisant de la ménopause par exemple) et comportementales (tabagisme et sédentarité notamment). Or le rôle de la masse grasse viscérale dans l’apparition des complications métaboliques et cardiovasculaires de l’obésité et du surpoids est maintenant bien établi. Il y a 4 fois plus de complications métaboliques et cardiovasculaires en cas d’obésité androïde qu’en cas d’obésité fessio-crurale (gynoïde).
4. Si le poids corporel augmente, les apports énergétiques diminuent plutôt
Définir une stratégie capable d’améliorer l’état nutritionnel suppose qu’on dispose de données fiables concernant les apports et les conduites alimentaires des Français.
Différents travaux suggèrent que les apports énergétiques diminuent en moyenne en France. Cette évolution s’observe au demeurant dans d’autres pays.
Il en est de même pour la consommation d’alcool en France.
Les figures 2 à 6 montrent les apports en énergie, protides, lipides et glucides d’un échantillon représentatif de la population Française par tranche d’âge et par sexe.
Si l’on se réfère aux besoins correspondants, on voit qu’en moyenne notre alimentation nous apporterait des quantités assez conformes à nos besoins physiologiques.
En toute logique, 3 hypothèses peuvent expliquer cet apparent paradoxe :
- Les individus interrogés ne correspondent pas à un échantillon représentatif de la population ;
- Ils sous-estiment leurs apports énergétiques en sous-estimant le poids des portions ingérées ou en omettant de signaler certaines prises ;
- La population a des dépenses énergétiques inférieures à celle des individus interrogés.
Ce qui frappe aussi, c’est l’apport relativement élevé en protéines.
Doit-on voir une relation entre notre apport en glucides et plus particulièrement en glucides simples (saccharose, lactose et glucose en tête) et l’augmentation du poids corporel et de notre adiposité ? Il n’en est semble-t-il rien. En effet, on note une corrélation statistiquement significative entre apports de glucides et même de glucides simples et indice de masse corporelle, mais cette relation est inverse : l’indice de masse corporelle augmente lorsque l’apport en glucides diminue !
L’augmentation du poids et de la masse grasse aurait donc 2 origines :
- La réduction de l’activité physique;
- Et peut-être une mauvaise répartition dans le nycthémère (au fil de la journée) des prises alimentaires et des apports énergétiques et lipidiques. A cet égard, il n’est pas exclu que des prises alimentaires extraprandiales mal comptabilisées soient un des éléments qui participe à l’accroissement du poids de la population.
Il y a de profonds bouleversements dans notre manière de manger et dans la façon dont nous percevons notre alimentation : elle n’est plus ce qui nous permet d’assurer notre « pain quotidien » (notre dépense énergétique), mais plutôt un ensemble complexe d’aliments « désirés mais interdits » et « santé mais pas bons » ! On en parle tant et tant que les repères que nous avions pris, traditionnels parce qu’insérés dans notre (nos) culture(s), sont obsolètes. Ils ont été remplacés par des valeurs « marchandes » et la récupération en partie mercantile d’un « capital santé » qui n’est plus dans nos mains.
Nous sommes entrés dans une ère où la valeur Santé côtoie le désir social extrême de maîtrise, ce qui sous-tend un contrôle parfait de son poids, alors que tout est fait pour nous faire manger plus : tout est moins cher, tout est plus disponible, tout est plus attirant, tout est plus facile à emporter. En un mot, on nous vante la fermeté (d’âme, de muscles, de silhouette) et on nous pousse à la consommation. On pourrait en perdre l’idée du « mieux manger » au profit du « tout de suite et vite et dense ».
Le mammouth : fable !
Il y a fort longtemps, l’homme allait chasser le mammouth : organisation de la chasse, marche de plusieurs dizaines de km, creusement d’une grande fosse, stratégie d’encerclement du troupeau, abattage, dépeçage et transport de l’animal vers la caverne des quelques morceaux que pouvaient porter ces chasseurs. Et puis cette viande qu’on ne pouvait pas garder très longtemps, faute de moyens de conservation ! Actuellement le Mammouth est à portée de voiture et de caddie : appartement, ascenseur, parking, voiture, parking, tapis roulant... et au bout du compte des dizaines de milliers de calories poussées dans le caddie à moindre frais. Au total, aller et retour, plus de 100.000 kcal emportées et moins de 10 kcal dépensées !
Or l’organisme n’a pas été préparé à ce type de fonctionnement !
Jamais le monde n’a été aussi gros (l’indice de masse corporelle augmente régulièrement) et jamais on a autant parlé de régimes. Ceci soulève une question majeure : les régimes restrictifs ne sont-ils qu’une réponse adaptée à notre tendance à grossir, ou sommes-nous malades aussi de nos régimes restrictifs ? La question est moins simple qu’il n’y paraît, car il devient de plus en plus évident pour les nutritionnistes que les régimes restrictifs sont responsables d’un certain nombre d’effets secondaires, dont l’un des moindres n’est pas de provoquer des troubles du comportement alimentaire.
Nous nous apercevons que nous avons de multiples besoins que nous ignorions voici 20 ans : besoins nutritionnels, en fer, en magnésium, en zinc... besoin social de minceur.
5. La consommation alimentaire change profondément
L’offre alimentaire est devenue si abondante et bon marché que ceux qui disposent de revenus minima sont en mesure d’acheter autant d’aliments qu’ils le souhaitent.
Nos aliments ont profondément évolués en 40 ans, de même que la manière de les préparer et de les consommer. La part du budget allouée à l’alimentation a chuté de 50 à 25 % dans presque tous les pays d’Europe en 40 ans. Dans le même temps, la consommation alimentaire hors foyer a doublé, la fabrication au sein des ménages de plats « traditionnels », à partir d’ingrédients crus, a été divisée par deux, tandis que la consommation alimentaire s’affranchissait nettement du cycle des saisons et que des aliments « exotiques » envahissaient les supermarchés toute l’année.
En Europe et en France, la consommation de céréales a fortement diminué, la consommation de pain et de légumes secs a chuté, tandis que celle des viandes augmentait nettement (jusqu’à ces 3 dernières années !). La consommation de fruits diminue, alors que celle des desserts sucrés augmente.
6. Les pratiques alimentaires changent
Nous mangions traditionnellement en famille, à table, un repas composé d’une entrée, d’un plat avec sa garniture, d’un laitage et d’un fruit. Ce n’est plus le cas.
Confrontés que nous sommes à un univers alimentaire abondant, soumis à des contraintes sociales différentes, nous avons notablement modifié la structure de nos repas et prises alimentaires.
Sur le plan conceptuel, 2 éléments majeurs ont vu le jour : la restauration hors foyer et la restriction cognitive.
6.1. La structure des repas
En France, la norme alimentaire a changé. Finie l’exclusivité au repas à 4 phases (entrée, plat, laitage, dessert). Une version raccourcie et simplifiée est apparue : plat + garniture et dessert. Ce repas, pris le plus souvent hors foyer, ou chez eux par les jeunes célibataires qui ont peu investi l’alimentation, ou par les femmes soucieuses de leur poids, est devenu bien plus qu’une exception.
Le tableau I nous renseigne : il est inutile, voire « contre-productif », de continuer à proposer aux malades des modèles alimentaires à 3 repas - petit déjeuner, déjeuner, dîner – et de développer un discours normatif sur un modèle traditionnel abandonné face à une population qui en majorité est contrainte à faire autrement. On sait en effet qu’une majorité de gens pense que « 3 repas, c’est mieux » mais ne peut faire autrement que de manger en 10 min au travail, entre 2 réunions ou deux cadences, un « plat à emporter » ou un sandwich.
du sexe et du niveau d’activité physique
| Sexe et statut |
Age
|
Poids
|
Dépense énergétique (kcal/j)
|
|
Homme inactif
|
20-30 ans
|
70 kg
|
2400
|
|
Homme sédentaire
|
20-30 ans
|
70 kg
|
2700
|
|
Homme très actif physiquement
|
20-30 ans
|
70 kg
|
3100
|
|
Homme inactif
|
50-60 ans
|
70 kg
|
2200
|
|
Homme sédentaire
|
50-60 ans
|
70 kg
|
2500
|
|
Homme très actif physiquement
|
50-60 ans
|
70 kg
|
2900
|
|
Femme inactive
|
20-30 ans
|
60 kg
|
1900
|
|
Femme sédentaire
|
20-30 ans
|
60 kg
|
2200
|
|
Femme très active physiquement
|
20-30 ans
|
60 kg
|
2400
|
|
Femme inactive
|
50-60 ans
|
60 kg
|
1800
|
|
Femme sédentaire
|
50-60 ans
|
60 kg
|
2000
|
|
Femme très active physiquement
|
50-60 ans
|
60 kg
|
2300
|
Au nutritionniste de s’adapter et de travailler sur d’autres choix que des modèles infaisables ! Au chercheur d’étudier l’effet à court (sensation de faim) et long (poids corporel) terme de ces nouvelles pratiques. Et s’il s’avérait que ces conduites et pratiques conduisent à un surpoids mal contrôlable, il ne faudrait pas se tourner vers le consommateur qui ne demande qu’à revenir au modèle à 3 repas chez soi, mais plutôt vers l’organisation du travail.
6.2. La restriction cognitive
Notre alimentation souffre pour l’heure encore d’un changement notable du regard du consommateur sur son image corporelle et sur sa santé. L’appareil physiologique qui sous-tend nos prises alimentaires (sensation de faim initiée par l’appauvrissement des réserves énergétiques immédiatement disponibles ; rassasiement par le volume intra-gastrique) est fortement mis à mal par notre environnement social – plus le temps de manger - , la modification de la structure des repas – moins de volume – , et notre regard sur nous même et les autres – corps sculpté, maîtrisé, c’est à dire mince et musclé.
L’organisation sociale nouvelle ne contribue pas peu à ces changements : travail des femmes qui doivent être toujours efficaces, journée continue, urbanisation à outrance, supermarchés partout, chômage et dévalorisation du travail, industrialisation de notre alimentation, redistribution du budget des familles…
Chercher à maîtriser son poids et son alimentation devient ainsi un enjeu de poids chez nombre de personnes en manque de confiance ou trop sensibles aux messages médiatiques. L’objectif minceur devient d’autant plus désirable que la réduction de nos dépenses physiques et l’excès d’offre alimentaire le rend plus défendable, que les médias font des « régimes » un sujet plus que récurrent et que de grandes valeurs ont disparu. Faute de pouvoir maîtriser son environnement, certains cherchent la maîtrise du corps.
Le problème vient du fait qu’il n’est pas simple de maigrir en se soumettant à un régime restrictif. Ceci implique une modification durable… et hélas infinie des apports alimentaires. Or le simple fait de penser à se mettre au régime suffit parfois à rendre certaines personnes plus dépendantes encore de la consommation alimentaire. Nous avons appris à nos dépends que certains (tous ?) régimes hypocaloriques favorisaient l’asthénie, les troubles de l’humeur et du sommeil, voire même l’émergence de troubles du comportement alimentaire : compulsions et frénésies alimentaires, grignotages anormaux, voire boulimie et anorexie mentale. A titre indicatif, 70 % des anorexiques et 80 % des boulimiques disent que tout a commencé par un régime restrictif. Par ailleurs, on ne retrouve de compulsions alimentaires pré-existantes au surpoids que chez 10 % des malades ayant un indice de masse corporelle > 25 kg/(m)2, alors que 20 à 30 % des femmes consultant un service spécialisé pour excès pondéral signalent ces mêmes compulsions alimentaires. Ceci tendrait à suggérer que les sujets en restriction cognitive (c’est à dire ceux qui se sont mis sciemment au régime) sont plus à même de développer des troubles du comportement alimentaire par moindre capacité à « gérer leurs réactions » face à des situations d’agression (conflit, rupture, perte objectale, changement de vie…).
Force nous est de reconnaître que les troubles du comportement alimentaire ne sont pas la cause de l’obésité, mais la conséquence des moyens mis en œuvre pour la combattre.
7. Conclusion
L’alimentation nous pose un problème réel. Nous ne pouvons plus manger comme avant. Au demeurant, cet « avant » est quelque peu idéalisé ! Après tout, le souci de la sécurité alimentaire et le respect de la teneur des aliments en leurs constituants nutritifs sont des préoccupations relativement récentes.
Nous ne pouvons plus manger comme avant, pour 4 raisons :
- Parce que nos besoins physiologiques ont changé,
- Parce que nos conditions de vie ont changé,
- Parce que l'offre a changé ... et que notre demande s'y perd,
- Parce que le monde grossit et que nous sommes en échec.
Soyons clair : il ne s’agit pas, face à ce constat, de dire que le médecin et les médias rendent malades des gens qui sinon ne l’auraient pas été. Il ne s’agit pas de dire que l’obésité est affaire de restriction cognitive, ni de confier tout obèse à la pensée psychiatrique. Non !
Il s’agit de penser autrement notre relation thérapeutique avec le malade qui a un régime à suivre… et qui a tant de mal à le rattraper !
Il s’agit sans doute de mieux rechercher, dépister, les troubles du comportement alimentaire chez le malade qui vient nous voir pour maigrir ou parce qu’il est en mal de son corps ou de son image. Et ceci vaut pour des poids allant de 30 à 130 kg !
Il s’agit aussi de mieux définir les personnes à risque de troubles du comportement alimentaire. Cette typologie nouvelle pourra seule nous permettre de ne pas faire d’erreurs de prescription.
Il s’agit enfin de mieux définir notre projet thérapeutique et l’objectif pondéral « désirable », que le malade consulte pour une perte ou une prise de poids. Seul un contrat basé sur la confiance, l’obstination et l’infléchissement du comportement le permettra.
d’un échantillon de la population Française
|
|
1970-1980
|
1995-2000
|
Variation |
| Nombre de prises alimentaires |
|
|
|
|
2 repas
|
8 %
|
12 %
|
â
|
|
3 repas classiques
|
56 %
|
21 %
|
èè
|
|
3 repas et 1-2 prises hors repas
|
19 %
|
47 %
|
ææ
|
|
3 repas et > 3 prises hors repas
|
17 %
|
20 %
|
â
|
| Structure du déjeuner en semaine |
|
|
|
|
Repas traditionnel
|
31 %
|
9 %
|
èè
|
|
Entrée plat dessert
|
41 %
|
39 %
|
â
|
|
Plat dessert
|
22 %
|
37 %
|
ææ
|
"Repas" sous-entend ici un "repas traditionnel", c'est-à-dire composé d'une entrée, d'un plat et de sa garniture, d'un laitage et d'un dessert.
Figure 1 : Relation entre niveau d’activité physique (NAP) et dépense énergétique totale des 24 h
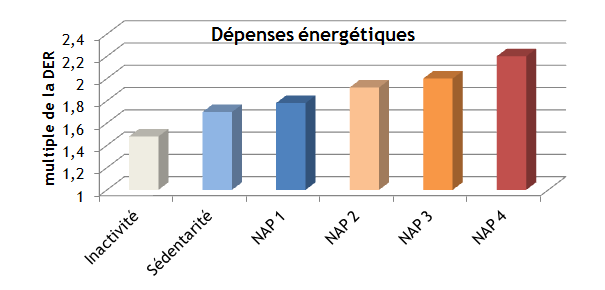
Inactivité : sujet ne sortant guère de chez lui ; Sédentarité : travail de bureau ; NAP : niveau d’activité physique. NAP 1 (exemples) : mère de famille vendeuse ou cadre ayant moins de 3 h de sport/semaine ; NAP 2 (exemples) : mère de famille infirmière et sportive ou travail de bureau plus 3-5 h de sport/semaine ; NAP 3 (exemples) : manutentionnaire ou retraité très actif ‘jardinage + bricolage) ; NAP 4 (exemples) : travail très manuel (sur chantier, agriculture non mécanisée…). Les grands sportifs ont un NAP de 2,5 à 3 en période d’entraînement intensif.
Figure 2 : Apports énergétiques selon l’âge et le sexe
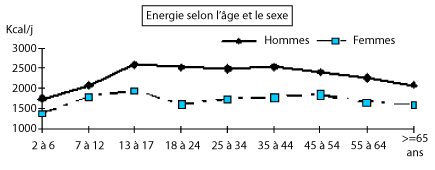
Figure 3 : Apports protéiques selon l’âge et le sexe
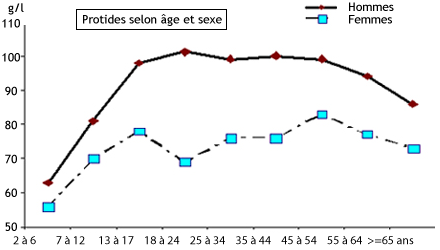
Figure 4 : Apport en lipides selon l’âge et le sexe
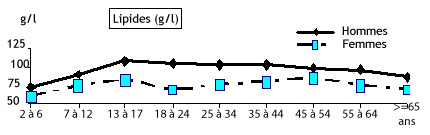
Figure 5 : Apports en glucides selon l’âge et le sexe
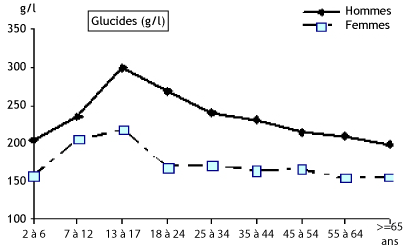
Figure 6 : Consommation d’alcool journalière chez les buveurs de boissons alcoolisées
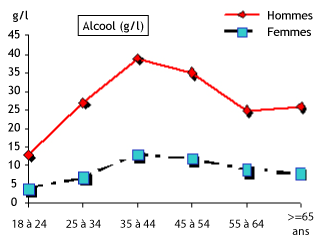
Il s’agit ici de la consommation d’alcool de la fraction de la population qui en consomme
8. Bibliographie
1 Basdevant A, Laville M, Ziegler O et al. Guide pratique pour le diagnostic, la prévention et le traitement des obésités en France. Cah Nutr Diét 1998 (suppl. 1) : 1-48.
2 Basdevant A. Séméiologie et clinique de la restriction alimentaire. Cah Nutr Diét 1998 ; 33 : 235-242. (voir aussi les autres articles dans ce numéro 4 de sept 1998 « dénutrition » et « comportement de restriction).
3 Couet C, Rigaud D, Giachetti I, Deheeger M, Borys JM, Volatier JL, Cassuto DA. Apports en glucides dans la population Française.
Cah Nutr Diét (accepté avec modification).
4 Martin A. Apports nutritionnels conseillés pour la population française (3ème édition). Ed. TEC et DOC (Londre, Paris, New York) 2001 : 605 p.
5 Rigaud D, Angel LA, Cerf M, Melchior JC, Sautier C, Apfelbaum M, Mignon M. Mecanisms of decreased food intake during weight loss in adult Crohn's disease patients without obvious malabsorption. Am J Clin Nutr 1994 ; 60 : 775-81.
6 Rigaud D, Giachetti I, Deheeger M, Borys JM, Volatier JL, Lemoine A, Cassuto DA.
Enquête Française de consommation alimentaire : énergie et macronutriments. Cah Nutr Diét 1997 ; 32 : 379-89.
7 Rigaud D, Melchior JC. Le métabolisme énergétique chez l'Homme. Collection "Explorations Fonctionnelles Humaines". Editions Médicales Internationales Lavoisier 1992, 143 p.
8 Rigaud D. Les déterminants de la prise alimentaire. Ed. M. Mignon. Editions Ellipse/Aupelf (Paris) 1992, 18-24.
Publié en 2005
