Troubles du comportement alimentaire et obésité
Pr D. RIGAUD - CHU Dijon
La fréquence de l’obésité atteint, en France comme dans de nombreux pays, des niveaux jamais connus : on admet que 10 % de la population adulte et que près de 10 % des enfants de 6 à 14 ans sont obèses (1). De même, bien qu’il existe peu de chiffres fiables en France dans ce domaine, il semble à de nombreux spécialistes que la fréquence des troubles du comportement alimentaire a, elle aussi, nettement augmenté (2).
Chaque praticien qui propose des consultations pour personnes obèses a intuitivement l’idée qu’il existe une association entre troubles du comportement alimentaire et obésité (1,3).
Toute la question est au fond de savoir dans quel sens s’exerce cette relation :
- Les troubles du comportement alimentaire prédisposent-ils à l’obésité ? L’obésité prédispose-t-elle aux troubles du comportement alimentaire ?
- Ou bien est-ce le traitement médical du surpoids qui favorise les troubles du comportement alimentaire ?
- Et qu’en est-il du traitement chirurgical ?
1. Troubles du comportement alimentaire (TCA ) : définition
Mais qu’appelle-t-on trouble du comportement alimentaire. Je limiterai ici la définition à ce qui suit. Il s’agit d’un mal-être en rapport avec une distorsion du comportement alimentaire (1). En d’autres termes, quelqu’un qui grossit parce qu’il aime manger et qui n’en souffre pas n’a pas un TCA, mais des apports alimentaire inadaptés. De même, une personne végétalienne par conviction morale n’a pas un TCA.
On distingue, par ordre de fréquence décroissante :
- Les compulsions alimentaires : notamment les formes graves de type frénésies alimentaires. Il s’agit également de l’ingestion en un temps court d’une grande quantité d’aliments, avec sentiment de perte de contrôle, mais avec sensation de plaisir et pas de stratégies pour perdre du poids (type vomissements ou abus de laxatifs). C’est la forme la plus fréquente de TCA chez l’obèse (les boulimiques ont en règle un poids normal ou bas !).
- Les hyperphagies nocturnes : apparentées aux compulsions. Le malade fait des crises de compulsions alimentaires exclusivement nocturnes.
- La boulimie : ingestion en un temps court d’une grande quantité d’aliments sans notion de plaisir, de faim ou de rassasiement. La crise s’accompagne d’un intense sentiment de perte de contrôle et se termine par un vomissement. Elle sera suivie d’un jeûne ou d’autres stratégies pour perdre du poids.
- Les vomissements provoqués : par peur de prendre du poids, le malade prend l’habitude de vomir. Mais il ne fait pas de crise de boulimie ou de compulsions alimentaires
- L’anorexie psycho-comportementale : peur de reprendre du poids, angoisse face à l’alimentation sans que le poids soit normal ou bas.
- L’anorexie mentale : volonté active de perdre du poids, alors même que le poids est déjà bas, associée à la peur d’en reprendre et à diverses stratégies pour en perdre.
- La rumination : acte de renvoyer de façon volontaire mais sans contrôle de petites bouchées d’aliments vers la bouche. Il ne s’agit pas d’un vomissement ni d’un reflux gastroesophagien.
2. Les TCA prédisposent-ils à l'obésité ?
Lorsque l’on suit une cohorte de malades atteints d’anorexie mentale, de boulimie ou de compulsions alimentaires, les conclusions s’imposent clairement :
L’anorexie ne prédispose pas à l’obésité. Il y a moins d’obèses dans une population de malades anorexiques suivis 10 ans que dans une population non anorexique (Figure 1)
La boulimie ne prédispose pas à l’obésité. Il n’y a pas plus d’obèses dans une population de malades boulimiques suivis 10 ans que dans une population non boulimique (Figure 1)
Figure 1 : Risque d'obésité en cas de troubles du comportement alimentaire (TCA)
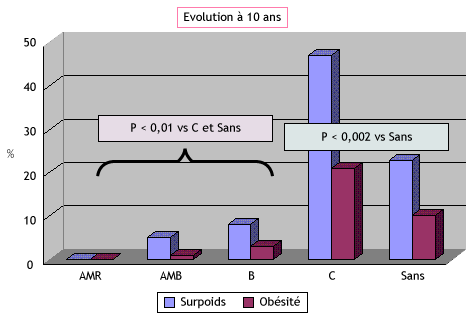
* C = compulsions ; Sans = sans TCA
En revanche, les compulsions alimentaires favorisent nettement l’émergence d’une obésité (4). La figure 1 en indique la fréquence dans notre population. Il y faut sans doute un contexte familial et/ou génétique. Le nombre et l’intensité des crises participent aussi clairement à la fréquence de l’obésité résultante (Figure 2).
3. L'obésité prédispose-t-elle aux TCA ?
C’est une vaste question, pour laquelle nous ne disposons pas de preuves scientifiques formelles. Quelques réflexions s’imposent néanmoins. L’obésité se développe dans un contexte social où elle n’est pas valorisée : nul n’a « le droit d’être obèse ». C’est une tare dont on est, peu ou prou, responsable dans l’esprit de bien des gens et des médecins (1).
3.1. Quels sont les obèses les plus exposés au risque de TCA ?
Il est vraisemblable que certains traits de caractères exposent plus aux TCA que d’autres (2,4,5). Citons par exemple :
- Le sexe. Il joue un rôle majeur (4-8). Dans une population de 125 malades obèses ayant des compulsions alimentaires sévères (plus de 3 crises/semaine ; IMC : 36,56 + 9 kg/(m)2), nous avons noté 94 % de femmes.
- Un manque de confiance en soi (4). L’origine des troubles du comportement alimentaire étant le plus souvent un mal être, il est plausible qu’une obésité constituée, en altérant l’image de soi (pensée de maîtrise, image corporelle...), prédispose à ces troubles.
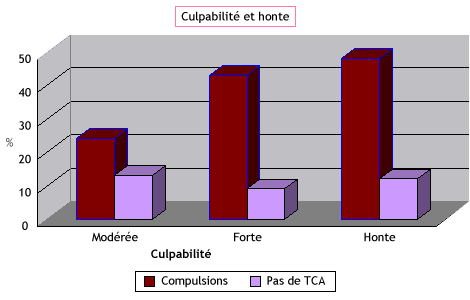
- Un fort sentiment de honte et de culpabilité vis-à-vis de son surpoids (Fig. 2)
- Un excès d’impulsivité
- Une pensée dichotomique (bien ou mal, blanc ou noir, tout ou rien)
- Un passé ou un présent dépressif : ainsi 43 % de nos 125 malades obèses avec TCA étaient déprimés au début de leurs compulsions.
- Un passé d’abus psychologique, physique ou sexuel dans l’enfance : inceste, agressions sexuelles ou corporelles, violences physiques ou mentales, désintérêt des proches pour le corps de l’enfant ou manque d’amour marqué (Grilo).
- Une introversion marquée associée à une faiblesse de l’introspection.
Il n’y a pas, à ma connaissance, de données permettant de savoir si c’est l’obésité en tant que telle qui favorise les troubles du comportement alimentaire.
3.2. Le traitement favorise-t-il les troubles du comportement alimentaire ?
Cette question est encore plus d’actualité et beaucoup plus riche de sens que la précédente. A une époque où les régimes les plus délirants circulent, où certains patients sont prêts à tout pour perdre 10 kg par mois, il convient d’étudier de près cette question.
Le traitement médical
La réponse est nuancée. Tout dépend sans doute du type de traitement proposé. On dispose actuellement de régimes et de traitement médicamenteux. Qu’en est-il ?
![]() Les régimes : ici encore, il faut être nuancé. Tout dépend quel régime. On ne dispose pas de données claires pour donner une liste des régimes qui favorisent l’émergence des troubles du comportement alimentaire.
Les régimes : ici encore, il faut être nuancé. Tout dépend quel régime. On ne dispose pas de données claires pour donner une liste des régimes qui favorisent l’émergence des troubles du comportement alimentaire.
Il faut insister sur le fait qu’il est probable que la typologie mentale (personnalité) du malade y participe : n’importe qui ne fait pas un trouble du comportement alimentaire. Certains malades interrompent en effet spontanément un régime, lorsqu’ils sentent qu’il induit chez eux des troubles incontrôlables.
![]() Le traitement chirurgical : le manque d’études sur la question a de quoi surprendre. Pourtant, une analyse systématique de l’évolution des malades ayant bénéficié d’une gastroplastie ne laisse aucun doute : on a même décrit d’authentiques cas d’anorexie mentale ! Par ailleurs, tout le monde s’accorde à dire que d’authentiques compulsions alimentaires liquides (crèmes glacées, sodas…) frappent de façon sévère 2 à 10 % des patients dans les 5 ans qui suivent une gastroplastie.
Le traitement chirurgical : le manque d’études sur la question a de quoi surprendre. Pourtant, une analyse systématique de l’évolution des malades ayant bénéficié d’une gastroplastie ne laisse aucun doute : on a même décrit d’authentiques cas d’anorexie mentale ! Par ailleurs, tout le monde s’accorde à dire que d’authentiques compulsions alimentaires liquides (crèmes glacées, sodas…) frappent de façon sévère 2 à 10 % des patients dans les 5 ans qui suivent une gastroplastie.
![]() Réflexion physiopathologique : il est une logique physiologique, métabolique, neuro-sensorielle et psychique à l’éventuelle induction, du fait du traitement de l’obésité, d’un trouble du comportement alimentaire. La base physiologique en est la restriction cognitive. Le fait de se mettre à un régime restrictif induit un déficit d’énergie et de nutriments entrants. Ceci conduit tout animal à une sensation de faim. S’il la refuse, cette sensation s’accentue pour devenir prioritaire, puis pour s’imposer à l’esprit. Cette sensation d’éveil à la prise alimentaire s’accompagne d’un ensemble de réactions dont le but est, à l’insu du sujet, de provoquer la recherche et l’ingestion de nourriture : attention accrue pour les aliments, agitation, troubles de l’humeur (excitation et son corollaire, l’abattement consécutif), troubles du sommeil (qui dort ne dîne pas !). Cette libération accrue d’hormones de stress : cortisol, catécholamines, cytokines... peut secondairement induire un épuisement (fatigue, état dépressif) et le recours éventuel à des crises de compulsions alimentaires.
Réflexion physiopathologique : il est une logique physiologique, métabolique, neuro-sensorielle et psychique à l’éventuelle induction, du fait du traitement de l’obésité, d’un trouble du comportement alimentaire. La base physiologique en est la restriction cognitive. Le fait de se mettre à un régime restrictif induit un déficit d’énergie et de nutriments entrants. Ceci conduit tout animal à une sensation de faim. S’il la refuse, cette sensation s’accentue pour devenir prioritaire, puis pour s’imposer à l’esprit. Cette sensation d’éveil à la prise alimentaire s’accompagne d’un ensemble de réactions dont le but est, à l’insu du sujet, de provoquer la recherche et l’ingestion de nourriture : attention accrue pour les aliments, agitation, troubles de l’humeur (excitation et son corollaire, l’abattement consécutif), troubles du sommeil (qui dort ne dîne pas !). Cette libération accrue d’hormones de stress : cortisol, catécholamines, cytokines... peut secondairement induire un épuisement (fatigue, état dépressif) et le recours éventuel à des crises de compulsions alimentaires.
Mais il serait simpliste de croire que les compulsions alimentaires ne surviennent que du seul fait du suivi d’un régime trop restrictif : ainsi Spitzer et al rapportent que 48 % des patients obèses ayant des compulsions alimentaires sévères avaient déjà des troubles du comportement alimentaire avant la première mise à un régime très restrictif. Une image très négative de soi, des troubles affectifs marqués, un contexte d’agression physique, mentale ou sexuelle dans l’enfance y prédispose.
3.3. Le traitement des TCA en cas d'obésité
1. L’approche cognitive comportementale : le but est de changer la pensée du patient sur lui même et ses rapports avec l’alimentation. Cette démarche a fait la preuve de son intérêt dans quelques études (6-8).
2. La psychothérapie de groupe : elle consiste à travailler par groupes de 6 à 8 patients sur les motivations inconscientes et les traits de caractères associés aux compulsions. Pour certains, elle est aussi efficace que la thérapie cognitive comportementale. Ainsi dans une étude récente où 126 patients atteints de compulsions alimentaires étaient tirés au sort pour avoir l’une ou l’autre approche et étaient suivis 1 an, 79 et 73 % des malades étaient sevrés de leurs compulsions (6).
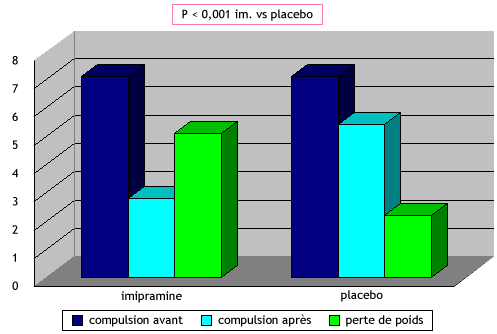
3. Les médicaments : aucun médicament (anti-dépresseurs, antagonistes de la sérotonine, antagonistes de la beta endorphine) n’a été testé de façon rigoureuse dans cette indication. Dans une petite étude ouverte, la sibutramine réduisait significativement chez chacun des 7 patients suivis le nombre de jours de compulsions, le nombre de compulsions par semaine, le score de compulsions et le poids corporel (9). L’adjonction de phentermine ou de fluoxetine à une thérapie cognitive comportementale ne semble pas apporter grand chose (8), mais ici aussi nous manquons d’études indiscutables. En revanche, un traitement associant imipramine et groupes psychothérapeutiques a paru supérieur à des groupes psychothérapeutiques seuls chez 31 malades, dans une étude en insu contre placebo de 6 mois (10).
4. En conclusion
Nul ne peut douter qu’un TCA prédispose à l’obésité.
Ce sont les compulsions alimentaires de toutes sortes qui en sont le facteur quasi exclusif.
A l’inverse, l’obésité conduit également à des TCA divers, au premier chef desquels sont les compulsions alimentaires.
Il est possible que ce soit un des effets de l’obésité elle-même, associée à certains traits typologiques de fonctionnement mental.
Mais il est clair également qu’un traitement mal indiqué, mal conduit ou mal adapté peut y conduire certains malades, dans un contexte mental particulier.
Quoi qu’il en soit, l’existence d’un TCA expose indiscutablement aux échecs thérapeutiques.
Dans la lutte contre les troubles du comportement alimentaire associés à l’obésité, la thérapie cognitive comportementale a fait la preuve de son efficacité, mais est loin d’être pratiquée par tous. La psychothérapie de soutien et la psychanalyse sont peu efficaces sur les ingesta et la perte de poids.
Enfin, les anti-dépresseurs peuvent aider à la prise en charge comportementale.
5. Bibliographie
- Sherwood NE, Jeffery RW, Wing RR. Binge status as a predictor of weight loss treatment outcome. Int J Obes Relat Metab Disord 1999 May;23(5):485-93
- Basdevant A, Laville M et al. Recommandations pour la prise en charge de l’obésité. Cahiers Nutrition Diététique 1998 ; 33 (suppl 1) : 48 p..
- Rigaud D. Anorexie, boulimie et autres troubles du comportement alimentaire. Ed. « Les Essentiels Milan ». Ed Milan Presse 2002, 64 p.
- Grilo CM, Masheb RM. Childhood psychological, physical, and sexual maltreatment in outpatients with binge eating disorder: frequency and associations with gender, obesity, and eating-related psychopathology. Obes Res 2001 May;9(5):320-5.
- Marcus MD, Moulton MM, Greeno CG. Binge eating onset in obese patients with binge eating disorder. Addictive Behaviors 1995 ; 20 : 747-55.
- Spitzer RL, Devlin M, Walsh BT et al. Binge eating disorder : a multisite field trial. Int J Eating Disorders 1992 ; 11 : 191-203.
- Wilfley DE, Welch RR, Stein RI et al. A randomized comparison of group cognitive-behavioral therapy and group interpersonal psychotherapy for the treatment of overweight individuals with binge-eating disorder. Arch Gen Psychiatry 2002 ; 59 : 713-21.
- Bacon L, Keim NL, Van Loan MD et al. Evaluating a 'non-diet' wellness intervention for improvement of metabolic fitness, psychological well-being and eating and activity behaviors. Int J Obes Relat Metab Disord 2002 ; 26 : 854-65.
- Devlin MJ, Goldfein JA, Carino JS, Wolk SL. Open treatment of overweight binge eaters with phentermine and fluoxetine as an adjunct to cognitive-behavioral therapy. Int J Eating Disorders 2000 ; 28 : 325-32.
- Appolinario JC, Godoy-Matos A, Fontenelle LF et al. An open-label trial of sibutramine in obese patients with binge-eating disorder. J Clin Psychiatry 2002 ; 63 : 28-30.
- Laederach-Hofmann K, Graf C, Horber F et al. Imipramine and diet counseling with psychological support in the treatment of obese binge eaters: a randomized, placebo-controlled double-blind study. Int J Eat Disord 1999 Nov;26(3):231-44.