Les inducteurs de crises dans la boulimie et les compulsions alimentaires
Les inducteur des crises dans la boulimie et la compulsion : validation du questionnaire « Start »
Rigaud Daniel, Pennacchio Hélène, Jiang Tao, Perrin Didier
1. Introduction
| La définition d’un comportement boulimique est la suivante : |
| au moins deux fois par semaine, crises compulsives alimentaires associées à des comportements dont le but est d’éliminer la crise et ne pas grossir (vomissements provoqués > 90 % des cas). Les crises sont associées à un sentiment intense de perte de contrôle et à une pensée anorexique très forte. Ces crises sont décrites dans l’anorexie mentale de forme boulimique (AMB) et la boulimie à poids normal (B). Dans la compulsion alimentaire (C, bing eating disorder), les crises ne sont pas ponctuées de vomissements et la perte de contrôle est moins forte. |
On dit souvent que le comportement boulimique n’a rien à voir avec la faim et que ses composantes émotionnelles sont majeures : un état dépressif chez plus de la moitié des malades, une anxiété chez les ¾, un traumatisme dans 10 à 15 % des cas : violences physiques, harcèlement, dévalorisation, abus sexuels notamment. Mais il n’est pas exclu que les crises soient aussi en rapport avec des aspects sensoriels ou nutritionnels.
Les médias ne cessent de stimuler nos sens, les supermarchés alimentaires qui sont partout aussi. De plus, de très nombreux malades ont des apports nutritionnels très en dessous de leurs besoins et sautent un, deux voire les trois repas.
En thérapie cognitivo-comportementale (TCC), on évoque le rôle des facteurs inducteurs de crises, c'est-à-dire d’éléments qui favoriseraient ou déclencheraient les crises (11). Mais, très peu d’études sont disponibles à ce sujet. Notre objectif était double :
- Mettre au point un questionnaire sur les déclencheurs (inducteurs) de crises de boulimie et de compulsion,
- Le tester chez un grand nombre de malades anorexiques-boulimiques, boulimiques et compulsives.
2. Malades et méthodes
En 4 mois, 195 malades ayant des crises de boulimie ou de compulsion ont été incluses. 8 patientes ont refusé de participer à l’étude. Un homme a été exclu de l’analyse.
Ont été au final étudiées : 65 AMB (35 % du total), 62 B (33 %) et 59 C (32 %) (total : 186).
La moyenne d’âge était de 27,5 + 9,1 ans.
Poids : Leur indice de masse corporelle (IMC) était très différent : bas pour les AMB (mais pas très bas) : 16,7 + 1,5 kg/m2 ; normal pour les B : 21,6 + 1,9 kg/m2 ; et IMC élevé pour les C : 33,2 + 8,3 kg/m2. Le TCA évoluait sous la forme actuelle depuis 3,8 + 2,2 ans (>5 ans chez 68% des AMB, 58 % des B et 74 % des C).
Intensité des crises : Les malades AMB et B faisaient 14,6 + 9,1 crises par semaine, toujours ponctuées de vomissements. La durée moyenne des crises était de 1 h 36 min/jour. Les malades compulsifs (C) ne faisaient que 9,4 + 8,2 crises/sem (P<0,05 vs AMB et B), d’une durée de 1 h 04/j (P<0,05). Dans 59 % des cas, les crises étaient « beaucoup plus volumineuses qu’un repas » et dans 27 % des cas « plus volumineuses qu’un repas ».
3. Méthodologie
La méthodologie a été la suivante. Six experts en TCA se sont réunis pour élaborer une 1ère version du questionnaire « START » : un médecin nutritionniste, 2 psychologues, un diététicien, une chercheuse en neurosciences et une ancienne malade. Ils ont échangé leur savoir sur les facteurs favorisant le déclenchement des crises en cas d’AMB, de boulimie et de compulsion.
Une première liste de facteurs inducteurs a été établie. Pendant la 2ème heure, les experts ont identifié sept catégories de déclencheurs possibles :
1- liés à l’espace (« où ?»),
2- au moment (« quand dans la journée ?»),
3- au temps (« quand dans la semaine ?»),
4- au métabolisme (« relation avec faim, satiété… ?),
5- aux sens (olfaction, vision, gustation),
6- aux émotions (anxiété, dépression, flashs du passé…) et
7- aux pensées (ennui, joie, pression…).
Pour chaque catégorie, 8 à 10 questions ont été écrites, puis corrigées, amandées, changées, remplacées, afin d’améliorer la compréhension de START. Cette version a été évaluée et critiquée par 12 malades : 4 AMB, 4 B et 4 C : pertinence, lisibilité, clarté. Elles devaient noter chaque critère de « zéro » à « trois » : 0=nulle, pas claire, 3=très bien. Au final, le questionnaire START comportait 24 questions. Cette version a été critiquée par 17 autres malades : 6 AMB, 5 B (une ne l’a pas fait) et 6 C. Après discussion, un consensus s’est fait sur la présentation des réponses. Le modèle donnant des réponses graduées de « zéro » (« pas du tout vrai » ou « jamais ») à « trois » (« tout à fait vrai » ou « tout le temps ») a été choisi.
Le temps de réponse a été de 5,61 + 0,76 min.
Les malades répondaient par ailleurs à un questionnaire élaboré par l’équipe et utilisé en routine pour apprécier le caractère addictif du TCA.
La reproductibilité a été testée (test-retest à 3 jours) chez les 17 malades : r=0,926.
Les résultats sont donnés en moyennes et écarts standards ou en pourcentage de malades. Les 3 groupes : AMB, B et C ont été comparés par ANOVA, puis, deux à deux, par le test t de Student ou le test de chi deux.
Les pourcentages exprimés sont des pourcentages de malades et non des pourcentages du nombre total de crises.
4. Résultats : Les facteurs inducteurs de crises dans la boulimie
L’horaire dans la journée
- Le matin et à midi : Pour 16 % des malades, le matin au réveil ou/et à midi était un moment très propice aux crises.
- A l’heure du goûter ou le soir en rentrant : C’était un horaire privilégié chez 34 % (« à la nuit tombante »), 48 % des malades (goûter) et 65 % des malades (le soir en rentrant »).
- Le soir après dîner : « Le soir après dîner… » était un moment déclencheur de crises pour au total 44 % des malades.
- La nuit, au-delà de 22 h : Lkes crises se déclenchaient la nuit après 22 h chez 17 % (AMB), 27 % (B) et surtout chez 35 % des C (P<0,05 entre AMB et C).
Globalement, les crises étaient programmées chez plus des deux tiers des malades. Mais, chez 15 % (AMB), 18 % (B) et 30 % (C) des malades, c’était « n’importe quand » (NS entre groupes).
| Donc, schématiquement : - Une malade sur six voit sa crise se déclencher le matin, à midi ou n’importe quand - Une malade sur trois quand la nuit tombe ou après 22h (night eating disorders) - Une malade sur deux au moment du goûter ou après diner - Deux malades sur trois en rentrant chez elles. |
Le lieu
- Chez soi : C’était le lieu privilégié par 96 % des malades (NS entre groupes).
- Chez les parents : Une majorité de malades disaient ne pas pouvoir faire de crises chez leurs parents : 66 % des AMB, 75 % des B et C (P< 0,05 entre AMB et C). A l’inverse, 14 % des malades disaient que la crise se déclenchait « avant tout chez leurs parents ».
- Au travail : Faire une crise à son travail (ou au lycée, ou à l’université) était exclu (impossible) chez 78 % des AMB, 68 % des B et 58 % des C (P=0,07 entre AMB et C).
- Dans la rue : 5 % des malades reconnaissaient faire des crises « dans la rue en marchant ».
- Le lieu chez soi : « entrer dans la cuisine » déclenche ma crise pour 46 % des malades.
Le contexte métabolique (Figure 1)
La faim : Globalement, 59 % des malades cochaient « vrai » ou « tout à fait vrai » à « Avoir faim déclenche ma crise » (26 % des B, 37 % des AMB et 44 % des C, B inférieur à AMB et C). A l’inverse, certaines malades répondaient que les crises survenaient « surtout quand elles n’avaient pas faim » : les B (27%) plus que les AMB et des C (16 et 17 %).
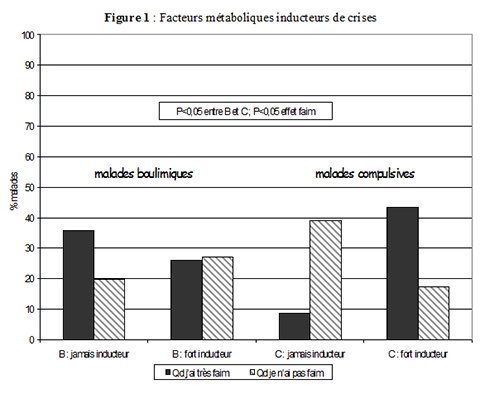
Légende : Colonnes noires : « Ma crise se déclenche avant tout quand j’ai très faim ». Colonnes grisées : « Ma crise se déclenche même quand je n’ai pas du tout faim ». B = crises de boulimie (AMB et boulimie), C = compulsions alimentaires (non vomitives).
Les aliments eux-mêmes
Plus de trois quart des malades disaient que les aliments les plus forts déclencheurs étaient les aliments jugés par elles « caloriques » : 70 % des AMB, versus 81 % des B et 95 % des C. Les aliments jugés « appétissants » étaient de forts déclencheurs chez 58 % des malades.
Les aliments « les plus forts inducteurs » étaient le pain et les biscuits (75 % des malades), les gâteaux (68 %), le chocolat (67 %), les sucreries (56 %), les féculents ou les laitages (45 %). Les pommes de terre frittes étaient de forts inducteurs de crises chez 56% des C, contre 27% et 23% des AMB et B (P<0,03). Mais un autre 10 % des malades notaient comme « le plus net inducteur de crises » la viande ou les fruits, voire même des légumes verts, rarement (18 % des malades AMB, vs 4 % des B et aucune C (P<0,02).
Les sensations liées aux aliments (Figure 2)
- Préparation des repas : Entendre et/ou voir les autres préparer le repas n’était clairement inducteur de crises que chez 14 % des malades.
- L’odeur des aliments en général ne semblait être un net déclencheur de crises que chez 10 % des patients et l’odeur des aliments des crises que chez 19 % des malades. (P<0,02).
- La vue des aliments en général était un facteur déclencheur de crises que dans 25 % des cas. En revanche, la vue des aliments-crises étaient un fort inducteur de crises dans 52 % des cas (NS entre groupes).
- La mise en bouche : c’était l’inducteur le plus puissant : un aliment-crise déclenchait la crise quand il était mis en bouche, même lors d’un repas dans 71 % des cas, alors que ce n’était que 26 % si l’aliment était étranger aux crises.
Figure 2 : Inducteurs sensoriels (olfaction, vision, gustation)
selon qu’il s’agissait d’aliments consommés pendant les crises ou non
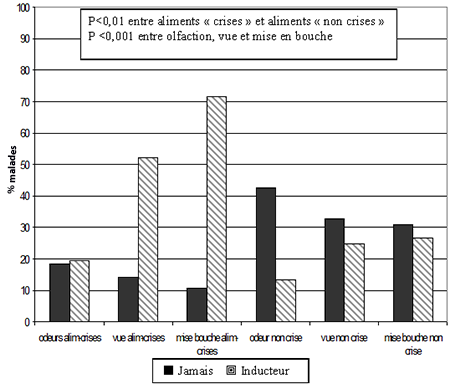
Légende : En pourcentage de tous les malades (AMB, B et C). En noir : % de malades chez qui la stimulation n’induisait jamais de crises. En grisé : % malades chez qui elle était un fort inducteur. « Alim-crises » : aliments habituellement consommés lors des crises ; « non crise » : pour les aliments qui ne font pas partie des crises. La mise en bouche déclenche beaucoup plus souvent la crise que l’odeur ou la vue des aliments crises. La stimulation des sens par les aliments-crises est bien plus efficace que celle d’« aliments non-crises ».
L’humeur
La fatigue était un net déclencheur chez 37 % des patientes. A l’inverse, l’« hypervigilance » et/ou « l’excitation » étaient de forts inducteurs chez 39 % des AMB, 31 % des B et 27 % des C (P<0,05 entre AMB et B, C).
Anxiété, stress, dépression et émotions
Le Tableau 1 résume ces résultats. Les flashs du passé (sexuel ou non) étaient de forts inducteurs pour un tiers des malades. Le besoin d’apaiser la douleur était une raison « forte » aux crises chez 38 % des malades et « net » chez 23 % (NS entre groupes). L’impuissance et la solitude étaient de puissants inducteurs : « rien ne va » (66%) « impuissance » (69%) ou « solitude » (78% des malades).
|
% des malades
|
Anorexie-Boulimie
|
Boulimie
|
Compulsions
|
ANOVA *
|
|
Angoisse
|
86,4
|
71,6
|
56,5
|
P<0,01
|
|
Solitude
|
83,1
|
79,0
|
78,3
|
NS
|
|
Dépression
|
72,9
|
74,1
|
56,5
|
P<0,05
|
|
Pas à la hauteur
|
74,6
|
65,4
|
73,9
|
NS
|
|
Stress
|
69,5
|
66,7
|
47,8
|
P<0,02
|
|
Impuissance
|
66,1
|
59,3
|
69,6
|
NS
|
|
Tristesse
|
64,4
|
67,9
|
56,5
|
NS
|
|
Colère
|
59,3
|
56,8
|
60,9
|
NS
|
|
Sentiment de pression
|
54,2
|
58,0
|
60,9
|
NS
|
|
Indécision
|
54,2
|
46,9
|
56,5
|
NS
|
|
Ennui
|
54,2
|
59,3
|
69,6
|
NS
|
|
Angoisse face à l'avenir
|
42,4
|
28,4
|
43,5
|
NS
|
|
Douleur morale
|
44,1
|
37,2
|
47,8
|
NS
|
|
Flashs
|
37,3
|
27,2
|
52,2
|
P<0,05
|
|
Comme un « doudou »
|
39,0
|
27,2
|
47,8
|
NS
|
|
Pour le plaisir
|
30,5
|
32,1
|
39,1
|
NS
|
|
Quand je suis heureuse
|
8,5
|
11,1
|
17,4
|
NS
|
A l’inverse, des facteurs positifs comme le « bien-être », « une joie », « une bonne nouvelle », « être heureuse » ou « avoir la pêche » pouvaient déclencher la crise chez 7 % des patientes. La crise était « comme un doudou » (un substitut affectif) pour 31 % des malades, moins souvent chez les AMB (20 %) que chez les B (32 %) et les C (43 %, P<0,05).
Le caractère addictif
Les aliments étaient décrits comme une « pensée obsédante » par 85 % des AMB, 94 % des B (NS) et seulement 51 % des C (P<0,01).
Les questions « Je suis accro à la nourriture » et « La nourriture domine ma vie » étaient toutes deux cochées comme « tout à fait vrai » par 51 % des AMB et B et 29 % des C (P<0,01).
Elles se sentaient « impuissantes face aux crises » dans 62 % (AMB), 41 % (B) et 37 % (C) des cas (P<0,03). Elles disaient pouvoir être agressives si on les empêchait de faire leur crise dans 36 % des cas (NS entre groupes).
Le vol récurrent d’aliments était coché 14 % des patients (« Je ne peux pas du tout m’empêcher de voler de la nourriture »), sans différence entre groupes.
Etre incapable de se soustraire aux vomissements des crises concernait 62 % des AMB, 89 % des B et seulement 4 % des C (P<0,05).
La plupart des malades se sentaient honteuses, salies, nulles du fait de leurs crises dans respectivement 58 % (AMB), 45 % (B) et 43 % (C) des cas (P<0,04). Seules 12 % des malades avaient du plaisir aux crises.
| La note globale d’addiction aux crises (0=pas du tout accro, 10=vraiment très accro) : 8,56 + 1,2 pour les AMB, 8,42 + 1,5 pour les B et 6,74 + 1,1 pour les C (plus basse, P<0,01, entre AMB et B d’une part et C d’autre part). |
5. Discussion
Notre étude montre que certains facteurs sont nettement plus inducteurs que d’autres : l’heure du retour chez soi ou celle du goûter ; le retour au domicile, l’entrée dans la cuisine, les moments de faim. Les aliments des crises sont surtout ceux qui sont interdits, parce que « grossissants » et « appétissants ».
Ceci va bien avec la théorie de la restriction cognitive et de la désinhibition. Des sens jouent aussi un grand rôle (la perception sensorielle des aliments-crises), de même bien sûr que des facteurs émotionnels, même des émotions positives.
Dans notre travail, le retour chez soi et l’heure du goûter sont de forts déclencheurs. Ceci renvoie sans doute à la fois à un besoin métabolique, culturel et de sécurité, ainsi qu’à une désinhibition (« chez moi, je peux »). La nécessité de s’isoler l’explique aussi (effet désinhibiteur). Les horaires préférentiels des crises montrent le rôle joué par l’état métabolique : ce sont les heures des repas en général. Ceci pourrait être travaillé en TCC.
Vanderlinden et al (7) ont étudié 242 patients souffrant de crises de boulimie (AMB et B) par questionnaire (le BETCH) : les patients rapportaient en règle une combinaison de facteurs émotionnels, physiologiques et cognitifs. Les facteurs extérieurs étaient moins inducteurs chez leurs patients que les facteurs internes. Comme nous, ces auteurs ont trouvé très peu de différences entre AMB et B.
Les aspects sensoriels sont intéressants. Les sens (surtout la gustation) semblaient être de forts inducteurs. Fait crucial, les malades faisaient une très nette distinction entre les aliments consommés lors des crises et les autres : les premiers étaient deux à trois fois plus souvent forts inducteurs de crises que les aliments « non-crises ». Dans leurs 2 études, Waters et al (8, 9), chez 15 malades boulimiques, ont trouvé que les crises étaient déclenchées quand les patientes étaient seules, plutôt le matin et quand elles mettaient en bouche certains aliments. Une pulsion suivie d’une crise était associé à une tension interne plus forte, une humeur plus sombre et une moindre faim qu’une pulsion non suivie d’une crise. Urdapilleta et al (10) ont montré que leurs 17 malades AMB avaient une représentation plus négative des aliments que les 17 B et 14 AM restrictives et les 17 femmes sans TCA. En cas de TCA, les aliments-crises n’étaient pas pensés selon la diététique, mais selon des représentations imaginaires. Dans l’étude de Gorini et al (11), 20 malades (10 AM, 10 B) ont été exposées à de vrais aliments, à des aliments factices et à des photos d’aliments. Les aliments entraînaient plus d’émotions que les aliments factices et ceux-ci plus que les photos d’aliments.
Ces aspects sensoriels et métaboliques pourraient être des facteurs à travailler de façon spécifique en TCC (un travail sur le goût), comme le suggèrent nos travaux (12). Le travail pourrait porter sur les aliments caloriques et appétissants, avec réintroduction sous contrôle, et analyse olfactive et gustative lors d’une mise en bouche.
Le rôle des facteurs émotionnels n’était plus à démontrer. Ils étaient de forts inducteurs de crises chez une grande majorité de malades : les deux tiers environ pour la tristesse, l’humeur dépressive, le stress, le sentiment d’impuissance et l’ennui, et les trois quart environ des patientes pour l’anxiété, la solitude et le sentiment d’impuissance. Des souvenirs angoissants du passé (flashs) étaient déclencheurs chez les quatre cinquième des malades qui avaient subi un traumatisme physique, sexuel ou mental. Dans l’étude de Laessle et Schultz (13), qui portait chez 48 femmes obèses compulsives, le stress modifiait la taille des pulsions alimentaires et des quantités consommées au repas.
Fait frappant, nous avons noté que, chez 12 % des patientes, aucun des 15 facteurs émotionnels négatifs du questionnaire START n’était coché comme inducteur de crises. Ceci confirme les résultats de Wasson (6). Dans le même sens, une excitation, une grande joie, une réussite sont également des inducteurs de crises chez 6 à 10 % des malades.
Mirabel-Sarron et al (14) ont montré que les cognitions vis-à-vis de l’intérêt des aliments pour notre corps étaient bien différentes en cas de TCA (50 AMB et 28 B) qu’en absence de TCA. Les cognitions étaient fortement liées à l’idée de crises. L’étude de Moreno et al (15), chez 135 malades TCA, suggère que le besoin de crises distinguait AMR et AMB ou B et que la boulimie est plus en rapport avec la perte de contrôle qu’avec la restriction cognitive.
Comparaisons AMB, B et C : Il n’existait, aux travers des réponses à START que peu de différences. Tout au plus notait-on des différences entre AMB et B pour la faim, entre AMB d’une part et B et C d’autre part pour les crises avec des fruits et légumes (plus chez les AMB que dans les 2 autres groupes), pour l’angoisse (plus chez les AMB), ou les crises en réponse à l’ennui (moins chez les AMB) ainsi qu’en réponse aux aliments caloriques (moins chez les AMB que dans les 2 autres groupes).
Le caractère addictif des crises alimentaires est nettement plus fort en cas de crises de boulimie (avec vomissement donc : AMB et B) qu’en cas de compulsion (pas de vomissements). Sur une note globale (de 0 à 10), les notes 9 et 10 étaient données par 61% des B, 40% des AMB et seulement 33% des C ; les notes 7-8 par 41 % des AMB, 31 % des B et 24 % des C.
6. En conclusion
Les malades consultant pour crises alimentaires (crises boulimiques ou compulsives non vomitives) identifient comme fort inducteur de crises à la fois des facteurs métaboliques (la faim), sensoriels (la mise en bouche, la vue) et émotionnels. Il y a peu de différences entre anorexiques-boulimiques, boulimiques (à poids normal) et compulsives (non vomitives) de ce point de vue. En revanche, pour une raison obscure, les crises ponctuées de vomissements sont beaucoup plus addictives que les crises non vomitives.
7. Questionnaire patient TCA
Questionnaire "Les inducteurs de crises dans la boulimie et les compulsions alimentaires"
7. Bibliographie
 1 Bergin JL, Wade TD. A cross-sectional analysis of the cognitive model of bulimia nervosa. Int J Eat Disord 2012 ; 45: (on line 10.1002/eat.22012).
1 Bergin JL, Wade TD. A cross-sectional analysis of the cognitive model of bulimia nervosa. Int J Eat Disord 2012 ; 45: (on line 10.1002/eat.22012).
2 Hilbert A, Vögele C, Tuschen-Caffier B et al. Psychophysiological responses to idiosyncratic stress in bulimia nervosa and binge eating disorder. Physiol Behav 2011 ; 104 : 770-7.
3 Speranza M, Giquel L, Venisse JL, Jeammet P, Corcos M et al. An investigation of Goodman's addictive disorder criteria in eating disorders. Eur Eat Disord Rev 2012 ; 20 : 182-9.
4 Davis C, Carter JC. Compulsive overeating as an addiction disorder. A review of theory and evidence. Appetite 2009 ; 53 : 1-8.
5 Wilson GT, Zandberg LJ. Cognitive-behavioral guided self-help for eating disorders: Effectiveness and scalability. Clin Psychol Rev 2012 ; 32 : 343-357.
6 Wasson DH. A qualitative investigation of the relapse experiences of women with bulimia nervosa. Eat Disord 2003 ; 11 : 73-88.
7 Vanderlinden J, Dalle Grave R, Fernandez F et al. Which factors do provoke binge eating? An exploratory study in eating disorder patients. Eat Weight Disord 2004 ; 9 : 300-5.
8 Waters A, Hill A, Waller G. Internal and external antecedents of binge eating episodes in a group of women with bulimia nervosa. Int J Eat Disord 2001 ; 29 : 17-22.
9 Waters A, Hill A, Waller G. boulimics' responses to food cravings: is binge-eating a product of hunger or emotional state? Behav Res Ther 2001 ; 39 : 877-86.
10 Urdapilleta I, Mirabel-Sarron C, Meunier JM, Richard JF. Categorization process among patients with eating disorders: a cognitive approach to psychopathology. Encephale 2005;31:82-91.
11 Gorini A, Griez E, Petrova A, Riva G. Assessment of the emotional responses produced by exposure to real food, virtual food and photographs of food in patients affected by eating disorders. Ann Gen Psychiatry 2010 ; 9 : 30-36.
12 Jiang Tao, Soussignan Robert, Rigaud Daniel et al. Pleasure for visual and olfactory stimuli evoking energy-dense foods is decrease in anorexia nervosa. Psychiatry Research 2010 ; 180 : 42-7
13 Laessle RG, Schulz S. Stress-induced laboratory eating behavior in obese women with binge eating disorder. Int J Eat Disord 2009 ; 42 : 505-10.
14 Mirabel-Sarron C, El-Nouty C, Eiber R, Leonard T, Guelfi JD. A food cognition questionnaire. Encephale 2006 ; 32 : 328-34.
15 Moreno S, Warren CS, Rodríguez S et al. Food cravings discriminate between anorexia and bulimia nervosa. Appetite 2009 ; 52 : 588-94.
Publié en 2013
