Anorexie mentale en trois maux
Pr Daniel RIGAUD, Nutrition
1. Anorexie : Un début insidieux
.png) |
En fait, au début, aucun des patients ne voit s'installer l'anorexie mentale. Le plus souvent, ça se fait insidieusement. Ce n'est pas comme un coup de tonnerre, mais plutôt comme des nuages qui s'accumulent à l'horizon. La personne déjà-malade ne se sent pas du tout malade. Au début, elle va sombrer dans l'ANOREXIE MENTALE sans le savoir. Elle ne le choisit pas (on y reviendra). Dans un 2ème temps, elle le voit, mais n'y fait rien. Plus tard (trop tard !?), elle se rend compte qu'il y a un problème, mais c'est déjà un peu tard, souvent. Plus tard encore, ça casse : les complications arrivent. |
2. Mécanismes en cause
Lorsque l'anorexie mentale s'installe, la personne est dans une espèce de lune de miel : elle qui se sentait en règle si mal (ou pas si bien), constate que "ça va mieux". Cette phase, dite de gratifications, explique pourquoi le patient ne freine pas, alors même qu'il a perdu 15 kg.
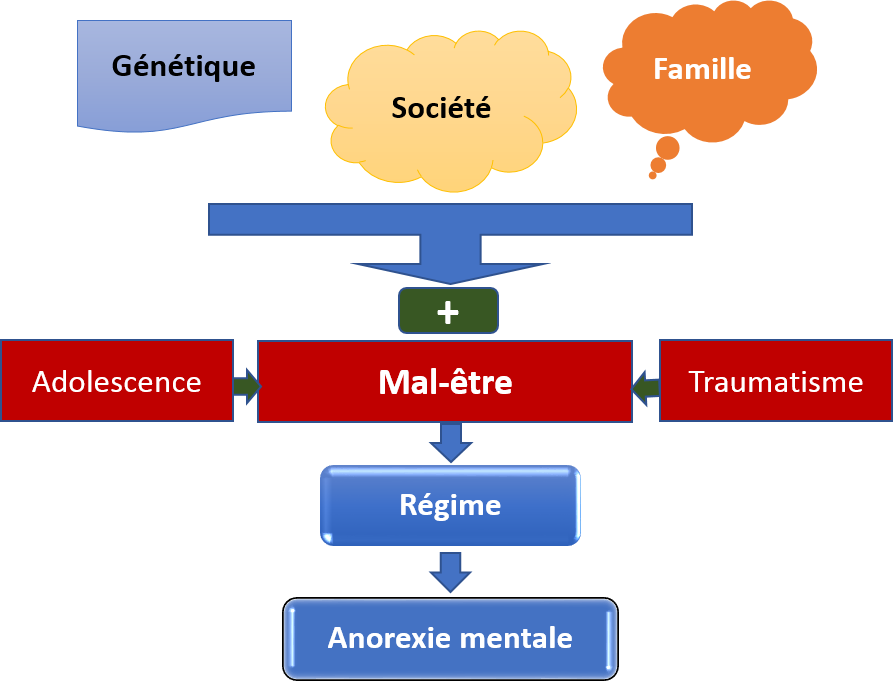
Rappelons que pour que se développe une anorexie mentale, il faut deux facteurs (c'est scientifiquement prouvé):
- Un mal-être franc (> 85 % des cas). La personne se dit qu'elle ne va pas bien, elle est triste, angoissée ou stressée.
- Un régime hypocalorique (> 75 % des cas).
Mais, pour que l'anorexie mentale se déploie, il faut un contexte particulier, une fragilité à ça : c'est ce qu'on appelle les "facteurs de susceptibilité". Ils sont de trois types : génétiques, sociétaux et familiaux.
- a) La place de la génétique dans l'anorexie mentale est avérée : on connait les gènes et mutations de gènes qui prédisposent à l'anorexie mentale. Il n'y a pas qu'un seul gène... et les gènes n'expliquent pas tout.
- b) L'impact de facteurs sociétaux dans l'émergence de l'anorexie mentale est prouvé : on trouve ici la valorisation par les médias de la minceur ("idéal minceur") et des régimes ("contrôle de son alimentation"), l'idée qu'on peut et doit "contrôler" sa silhouette grâce à l'activité physique ("une silhouette fine, sèche"), l'idée que le sport est bon pour la santé (c'est la "forme physique"). Mais on a prouvé aussi l'importance des messages de peur des aliments ("ces aliments qui nous tuent") et la discrimination des personnes obèses. D'autres facteurs interviennent sans doute, mais ne sont pas prouvés : l'angoisse montante face à l'avenir ("le monde est dangereux, la mondialisation est sauvage, l'emploi est menacé"), le sentiment d'insécurité au sein des familles, la perte de sens de la vie ("à quoi ça sert de vivre, sans dieu ni maître, ni destinée), enfin peut-être les difficultés face à l'emploi (le taux de chômage).
- c) On reconnait 6 facteurs familiaux qui sont associés à une augmentation de fréquence de l'anorexie mentale : une mère sans arrêt au régime, une mère hyper-anxieuse ou dépressive, un père trop soucieux de la silhouette des femmes ou des compétences sportives de sa fille, des ATCD familiaux de TCA (addictions et alcoolisme compris). Un divorce/séparation des deux parents.
Pour faire simple, chacun de ces facteurs multiplie par deux ou maximum trois le risque de souffrir d'anorexie mentale plus tard. C'est à la fois beaucoup (2 fois plus) mais pas beaucoup si l'on considère que le risque de développer une anorexie mentale est de 1,0 à 1,5 % de la population féminine de 15 à 35 ans.
Il n'est pas impossible que ces facteurs se multiplient : si on a la mère dépressive (x2) et le père "branché silhouette" (x2) et qu'en plus les parents divorcent (x2), le risque passe peut-être à 8 %.
3. L'anorexie mentale, ça touche qui ?
L'anorexie mentale ne touche quasiment que le sexe féminin (95 % des cas).
Elle débute dans 75-80 % des cas entre 15 et 20 ans. Des débuts avant 12 ans et après 35 ans sont bien décrits. Ils ne diffèrent pas de l'anorexie mentale de l'adolescente.
L'anorexie mentale frappe tous les milieux socioprofessionnels et ethniques, sans distinction.
4. Le mal-être : une cause d'origine multiple
Plus de 8 fois sur dix, la malade souffrant d'ANOREXIE MENTALE parle de mal-être dans les mois ou années précédents. Ce mal-être peut avoir plusieurs origines :
- Parfois, il n'est lié qu'à l'adolescence. En effet, l'adolescence pose la question de la séparation : il faut partir, mais je me sens bien de rester. Dans 15 % des cas environ, l'anorexie mentale suit un départ du domicile parental pour aller faire ses études (ou un stage à l'étranger).
- Parfois, c'est un sentiment d'insécurité d'autre origine : séparation, chômage d'un parent
- Parfois, c'est un sentiment de perte : deuil, rupture amoureuse, séparation
- Parfois, c'est une grossesse, avec ses fortes modifications hormonales (20 % des anorexies débutant au-delà de 25 ans).
- Parfois, c'est un traumatisme (15 % des cas) : plus qu'à l'ampleur objective du traumatisme, les dégâts sont liés à l'impact qu'il a : a-t-il ou non touché le "cœur de cible" de la personne. Ce traumatisme peut être de nature psychique (harcèlement à la maison ou à l'école), physique (coups reçus) voire sexuel.
En fait, les antécédents de traumatisme ne sont pas plus fréquents (sauf le divorce) en d'anorexie mentale restrictive que dans la population. Ce n'est qu'en cas d'anorexie mentale-boulimie qu'on les retrouve 4 fois plus souvent dans le passé des malades.
Pour résumer, je dirais qu'il faut différents niveaux de facteurs pour "faire" une ANOREXIE MENTALE. Prenons, pour le comprendre, la métaphore de l'avalanche :
- Pour qu'il y ait avalanche, il faut un terrain qui la permette : la montagne, le versant plutôt au sud… Ce sont les facteurs génétiques et sociétaux de l'anorexie mentale.
- Pour qu'il y ait avalanche, il faut aussi qu'il y ait les conditions météo requise (dans le cas de l'anorexie mentale, l'adolescence, le souci d'être mince, l'importance attachée à la silhouette),
- Il faut par ailleurs qu'il y ait une couche de neige instable sous la nouvelle couche de neige (divorce, mal-être),
- Il faut que le temps s'y prête (60-70 % des filles se mettent au régime au moins une fois dans l'année, l'anorexie mentale ne se déclenche que chez 3-5 de ces filles) [fille aimant le sport, la danse, valeur apportée à l'apparence]
- Selon l'endroit où l'avalanche dévale la pente, les dégâts seront plus ou moins graves (ce qui compte, c'est le "système de valeurs" de la future malade : si elle commence un régime alors que tout le monde dans sa famille ne parle que de silhouette, de poids, d'amaigrissement, de forme physique, l'impact du régime sera plus fort chez elle que si ces valeurs ne comptent pas dans la famille),
- Si par malheur (et hasard) l'avalanche frappe un restaurant d'altitude, il y aura beaucoup plus de dégâts matériels et humains que si elle dévale la pente dans un couloir isolé de la montagne.
- La rapidité des secours va faire la différence (on pense qu'une anorexie mentale prise en charge tôt, par des parents alertés tôt, a plus de chance de guérir qu'une anorexie mentale prise en charge après 3 ans d'évolution.
- Mais les secours ne peuvent pas tout. Il y aura quand même des dégâts et on mettre du temps à tout reconstruire (l'avalanche dure 10 min et la reconstruction du restaurant plusieurs mois).
- Enfin, le temps va passer déterminera aussi la capacité de la personne à oublier sa blessure (son ANOREXIE MENTALE), à passer à autre chose qu'à ressasser sans cesse l'avalanche.
Des facteurs génétiques et familiaux, un mal-être et le suivi d'un régime pour maigrir "expliquent" l'anorexie mentale dans plus de 70 à 80 % des cas. Il faut penser l'anorexie mentale comme dans la conséquence d'une avalanche (cf ci-dessus). L'avalanche n'est en soi pas u problème, pas plus que le régime pour maigrir. Mais dans certaines conditions dites de prédisposition, le régime déclenche l'anorexie mentale.
La famille, et la mère en particulier, ne sont pas coupables et probablement pas même responsable de l'émergence de l'anorexie mentale.
En revanche, on le reverra, les parents sont responsables du soin.
5. Au début était la pensée de "perdre"
L'anorexie mentale n'est pas un problème de poids. Ce n'est pas non plus une perte de poids (moins 10 kg, moins 15 kg ou moins 20 kg). Non, l'anorexie mentale commence dans la pensée qu'il faut "perdre du poids, sinon rien ne va plus" (on se perdra soi-même).
L'anorexie mentale n'est pas un poids, mais une pensée de poids. Quand une ado se met au régime et qu'elle perd 8 kg, elle n'est pas forcément anorexique.
On ne sait pas en fait quand commence l'anorexie mentale au cours de la perte de poids. Sans doute quand la personne se dit "il faut perdre du poids…" et non plus "il faut que je perde ces trois (ou cinq) kilos" (quand le projet n'a plus de fin). Quand la perte de poids devient plus importante que tout le reste. Et surtout, surtout, quand la peur s'installe (peur de reprendre le poids perdu, peur de manger trop (gras, sucré), peur de manger tout court, peur de se mettre à table…).
On pourrait distinguer (mais sans preuve scientifique) cinq types de patients :
- Les sublimées (15-20%) : elles sont fortement gratifiées par la perte de poids, euphoriques durablement (plusieurs mois), par exemple les filles qui ont longuement pratiqué un sport à "haut niveau",
- Les peureuses/évitantes (25-35%) : ce sont des personnes (en règle ados) qui ont peur de la vie, de l'avenir, de la solitude ou celles qui sont atteintes d'un syndrome de stress post-traumatique,
- Les dépressives (10-15%), pour qui l'anorexie mentale est "une solution à la dépression" (l'allège, la diminue),
- Les hypersensibles (10-15%), chez qui l'anorexie mentale permet de réduire ces sensations/émotions qui les débordent,
- Les écologiques (5-10%), pour qui au début l'anorexie mentale est "une solution au meurtre des animaux" (végans, végétariens, écologistes).
Tout démarre par un « Si je suis une belle personne, il faudra que je réussisse à maigrir, moi ».
Au début, il est plus que probable que la personne ressente une vraie gratification, d'ordre sensoriel ("je me sens mieux, allégée de mon mal-être, soulagée") ou sociétal ("ouah, comment fais-tu pour perdre 10 kg, nous, nous n'y arrivons pas !). En d'autres termes, la personne se sent soulagée, valorisée et constate que son mal-être diminue.
C'est alors que les choses se figent.
S'il n'y a pas de bénéfice pour le cerveau à "faire de l'anorexie, la personne arrête le régime". L'ANOREXIE MENTALE doit donc être pensée comme une solution pour le cerveau à son mal-être. C'est ça qui explique que la personne ne veut plus lâcher l'anorexie mentale après, que l'addiction soit forte, assez vite, souvent.
Parfois, la perte de poids et le régime sont des valeurs tellement fortes pour la personne qu'elle ne voit pas où est le problème.
L'anorexie mentale commence "quelque part" pendant cette perte de poids. Juste au moment où la personne n'a plus un objectif de poids (« ce serait bien que je perde 5 kg »), mais seulement l'objectif de "perdre du poids".
On peut donc, selon nous, souffrir d'anorexie mentale et peser ou bien 35 kg… ou bien 135 kg !
On dit (ci-dessus) "souffrir d'anorexie", mais, justement, au début, la personne ne souffre pas ! Elle tire de l'anorexie mentale un bénéfice clair pour son cerveau ! Elle se sent en forme, elle est hyperactive, son cerveau travaille à 150 % et "elle n'a même pas besoin de sommeil". Ses copines sont envieuses. Elle se sent exister, elle qui a tant de mal à s'affirmer, elle qui a si peu confiance en elle, si peu d'estime d'elle-même…
A un moment donné, une véritable addiction se fait jour. La personne ne peut plus se passer de son régime, de ses rituels, de ses TOC et de son activité physique. Si elle tente de le (les) supprimer, elle se sent mal, tant physiquement que psychiquement. A ce stade, la personne perd le contrôle : elle voudrait bien s'arrêter, mais elle ne le peut plus.
6. L'anorexie mentale est une maladie et cette maladie est grave
Six complications menacent la personne malade :
La perte des règles (aménorrhée) : elle traduit en fait un profond déficit en œstrogène et en progestérone. C'est un défaut d'activation des hormones ovariennes par les hormones hypothalamiques. C'est donc le retour à un état pré-pubertaire (le profile hormonal est celui d'une fille de 6-8 ans). Il faut faire un traitement substitutif (à petites doses, car le poids est faible).
L'ostéoporose : au moins une malade sur deux en souffre après 10 ans d'évolution. Elle est liée d'une part à un déficit de synthèse osseuse lié à la dénutrition, d'autre part à une augmentation du catabolisme osseux du fait de la carence oestrogénique. Il faut faire un traitement substitutif (œstrogène, calcium, vitamine D).
La dénutrition : apparaissent à terme des altérations des dents et des gencives (érosions, pertes dentaires), des lésions cutanées (peau sèche tout le temps, excoriations), des lésions muqueuses (sinus), une faiblesse et une fonte musculaire, des troubles digestifs handicapants, une perte des cheveux (alopécie), voire des troubles du rythme cardiaque préoccupants, pour ne citer que les plus importants et les plus fréquents.
Les troubles digestifs : ils compliquent notablement l'alimentation et la prise en charge. Les plus fréquents et les plus importants sont la dyspepsie gastrique (retard important à la vidange gastrique) et les altérations motrices coliques (constipation, douleurs, ballonnements postprandiaux).
Les troubles cognitifs : il s'agit d'atteintes avant tout de la vie de relation et de la capacité à nouer des relations avec soi et les autres. La personne perd l'intérêt pour les choses, les distractions, le cinéma, les sorties, les amis. La malade ne "comprend pas ce qu'on lui demande" et oublie plus qu'avant ce qu'on lui dit d'une séance à l'autre, d'un jour à l'autre. Ceci s'explique et par l'anxiété et par la dénutrition et par les obsessions alimentaires.
L'altération de la vie socioprofessionnelle : Il ne faut vraiment plus du tout penser que l'anorexie mentale frappe surtout des jeunes filles riches et intelligentes promises à un bel avenir. La réalité est toute autre : l'anorexie mentale est un cauchemar qui détruit la vie familiale (les parents souffrent beaucoup, le reste de la famille disparait), sociale (la jeune fille perd ses copines, ses amis), affective (la jeune fille perd l'intérêt qu'elle avait pour les autres), professionnelle (les études la fatiguent, l'angoissent ou ne l'intéressent plus), amoureuse (la vie amoureuse se réduit comme une peau de chagrin) et sexuelle. La réalité est terrible : 60-70 % des malades adultes souffrant d'anorexie mentale ont de vraies (et parfois graves) difficultés socioprofessionnelles. Au moins 2 malades sur 3 ont de vraies difficultés familiales, amicales, conjugales et sexuelles.
Anorexie mentale : elle entraine des complications sérieuses et encore trop peu souvent traitées (ou prévenues), à la fois somatiques et psychiques : déficit oestro-progestatif, ostéoporose, dénutrition, troubles digestifs, troubles cognitifs et atteintes à la vie sociale et professionnelle.
7. Deux formes… d'anorexie mentale
ON distingue l'anorexie mentale restrictive et l'anorexie-boulimie.
Anorexie mentale restrictive (AMR) : La patiente perd du poids du fait des restrictions alimentaires, des jeûnes, des sauts de repas et de l'hyperactivité physique (65-75 % des cas) qu'elle s'impose. Il n'y a ici ni vomissements, ni crises alimentaires objectives. La patiente maigrit beaucoup et est quasiment toujours dénutrie. Elle se refuse en règle tout plaisir, et pas seulement alimentaire. Statistiquement, environ la moitié des malades gardera cette forme d'anorexie, l'autre moitié versera dans les crises de boulimie. Un certain nombre de ces malades se sentent plutôt fières et satisfaites du résultat obtenu, voire fière de leur maigreur (rassurées de voir leurs os).
Anorexie-boulimie (AMB) : Dans cette forme, des crises alimentaires toujours associées aux vomissements ponctuent la vie des malades. La malade est un peu moins souvent hyperactive et un peu moins maigre. Le risque ici, en dehors de la dénutrition, est aux vomissements (perte de potassium, pertes dentaires++, déshydratation, troubles de l'équilibre acido-basique et hydro-électrolytique du corps). Dans cette forme, un état dépressif et anxieux est fréquent. La honte et le dégoût se soi sont très fréquents (constants ?). Le passage de l'AMB à l'AMR est très rare (5 %). Les risques suicidaires et auto-agressifs (auto-mutilations) sont plus élevés que dans l'AMR, car l’estime de soi et la confiance en soi sont fortement altérées par les crises (la forme restrictive renforce « artificiellement » cette estime). A noter que l'hyperactivité physique et psychique sont presqu'aussi fréquentes que dans la forme restrictive.
8. Une base pour comprendre
- L'ANOREXIE MENTALE est une affection chronique à rechute qui finit par guérir dans au moins 60 % des cas.
- L'ANOREXIE MENTALE dure souvent de 3 à 5 ans, parfois moins.
- La rechute y est habituelle : deux malades sur trois rechutent dans les 3 ans qui suivent une hospitalisation.
- Avant l'ANOREXIE MENTALE, il y a parfois eu un autre TCA : compulsion, boulimie, restriction de la sportive, orthorexie, véganisme…
- Environ 40 à 60 % des patientes qui ont débuté par une anorexie restrictive vont faire des crises de boulimie dans les 3 ans qui suivent.
9. Traitement
Il doit être multidisciplinaire : nutritionnel, comportemental et psychodynamique.
Nous n'avons pas, pour l'instant, de traitement curateur. En revanche, nos traitements ont une efficacité certaine.
L'assistance nutritionnelle est efficace. L'aide du diététicien, pour peu qu'il travaille de façon souple, cadrée et cognitivo-comportementale, est utile. La nutrition par sonde nasogastrique aide beaucoup certains malades motivés qui n'y arrivent pas seuls.
La thérapie cognitivo-comportementale (TCC) a une réelle efficacité, surtout pour éviter la rechute.
Les autres psychothérapies, à savoir la PNL, l'EMDR, la thérapie en pleine conscience, la thérapie humaniste sont, semble-t-il, des méthodes de choix.
Les médicaments sont peu efficaces contre la perte de poids, pour la reprise de poids et contre la pensée anorexique (peur de grossir et de manger) : aucun médicament n'a fait la preuve de son efficacité, si on en croit les études scientifiques publiées, ni les anxiolytiques, ni les antidépresseurs, ni les neuroleptiques, ni les orexigènes. La conclusion est qu'on peut les prescrire, mais seulement comme traitement symptomatique de l'anxiété, la dépression et les TOC (pas contre l'anorexie).
Le problème-clé du traitement de l'ANOREXIE MENTALE est la motivation aux soins. En effet, de nombreux malades ont peur de se soigner : ils ont peur de perdre la seule chose qui comptait pour eux, cette conduite addictive qu'est pour eux le jeûne, la restriction, les crises de boulimie et/ou l'hyperactivité physique. Ils ont aussi peur d'échouer.
La prise en charge : Elle doit être multidisciplinaire et réserver une place importante à l'alimentation et, notamment, à une diététique originale. Cette approche diététique doit être "créatrice d'intérêt" (travail sur la sensorialité, esprit pédagogique, travail cognitivo-comportemental).
La difficulté et la clé des thérapeutiques, c'est de créer de la motivation, l'étape sans doute la plus difficile de la prise en charge de l'anorexie mentale.
Côté psychothérapie, seules la thérapie familiale chez l'adolescent et la thérapie cognitive et comportementale dans tous les cas ont fait la preuve de leur efficacité par des études scientifiques rigoureuses. Mais d'autres psychothérapies sont intéressantes.
Les médicaments ne sont pas efficaces contre l'anorexie mentale elle-même.
Pour finir, voici un schéma qui illustre les facteurs en cause pour que s'installe une anorexie mentale (Figure 1).
Figure 1 : Mécanismes qui aboutissent à l'anorexie mentale
Publié en 2018
