Surcharge pondérale et obésité
1. Définition et types d'obésité
L’obésité est un excès de masse grasse associé à une altération de la qualité et de l’espérance de vie.
Elle répond à un déséquilibre excédentaire entre consommation et dépense énergétique.
Il ne s’agit donc pas d’un problème esthétique, mais bien d’un état pathologique.
1.1. Définition
Pour plus de commodité, on définit l’obésité comme un excès de poids pour une taille corporelle donnée : c’est l’indice de masse corporelle (IMC). La valeur seuil a été rehaussée récemment à 30 kg/(m)2 :
A titre indicatif, ceci donne environ 89 kg pour 1,72 m, ou 83 kg pour 1,66 m.
Selon l’IMC, on peut classer l’excès de poids en plusieurs catégories :
Tableau 1 : risque de mortalité à 20 ans pour des sujets d’âge moyen
| Classes | IMC (Kg/(m)²) | Risque | Risque relatif |
|
Poids normal |
18,5 à 25
|
de référence
|
1
|
| Surpoids |
25-30
|
un peu augmenté
|
1,2
|
| Obésité modérée |
30-35
|
nettement augmenté
|
1,4
|
| Obésité sévère |
35-40
|
id.
|
2
|
| Obésité morbide |
> 40
|
id.
|
4
|
1.2. Types d'obésité
Il n’y a pas une mais des obésités. En particulier, on oppose les obésités androïde et gynoïde selon le type de répartition préférentielle de la masse grasse.
On distingue les obésités androïde (abdomino-mésentérique) ou gynoïde (fessio-crurale). Ceci conditionne complications et pronostic.
Cette distinction n’est pas seulement intellectuelle : il y a en effet, une grande différence de risque de complications et maladies associées à l’obésité, selon qu’elle est abdomino-mésentérique ou gynoïde :
Obésités androïde (abdomino-mésentérique) ou gynoïde (fessio-crurale)
Ce ne sont pas les mêmes complications qui prédominent elles n’ont pas la même fréquence
A titre indicatif, les complications hépatiques, métaboliques et cardio-vasculaires sont 3 à 4 fois plus fréquentes en cas d’obésité abdomino-mésentérique qu’en cas d’obésité gynoïde. A l’inverse, la lithiase biliaire est plus fréquente en cas d’obésité gynoïde.
Savoir les reconnaître : Il est simple de différencier ces 2 types d’obésité : le rapport de la circonférence de la taille sur celle des hanches : RTH ; d’aucuns prennent en compte seulement la circonférence de la taille (CT) :
- RTH (rapport des circonférences taille / hanches) :
Androïde : RTH > 0,9 chez la femme, RTH > 1,0 chez l’homme
- Circonférence de Taille (CT) :
Androïde : 90 cm chez la femme, 100 cm chez l’homme
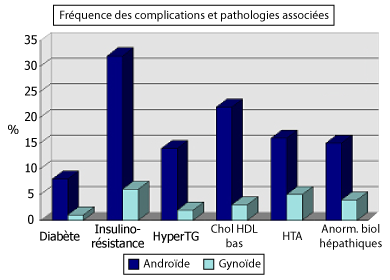
En cas d’obésité androïde, l’HTA, l’atteinte coronarienne, le diabète non insulino-dépendant, l’hypertriglycéridémie sont 4 à 8 fois plus fréquents que dans la population des sujets non obèses.
2. Epidémiologie de l'obésité
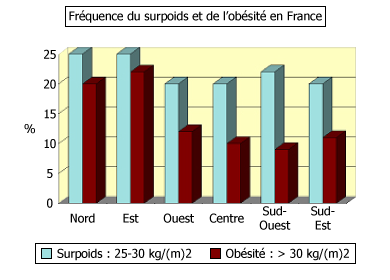
L’obésité est un état fréquent : en moyenne, 10 % des adultes sont obèses en France !
La fréquence de l’obésité est plus grande dans l’Est et le Nord que dans le Centre ou le Sud de la France.
|
1980 |
1996 |
|
|
Obésité modérée |
4,7 % |
10,8 % |
|
Obésité importante |
0,4 % |
1,8 % |
3. Les maladies associées à l'obésité
 L’excès de masse grasse ne porte pas en soi les complications métaboliques et cardio-vasculaires associées à l’obésité.
L’excès de masse grasse ne porte pas en soi les complications métaboliques et cardio-vasculaires associées à l’obésité.Ce sont les mécanismes qui participent à la résistance à la prise de poids (dont l’insulino-résistance) qui sont responsables de beaucoup des " complications " de l’obésité.
Les complications associées : elles sont le fait d’une confluence de défaillances métaboliques : il y a des obèses de 140 kg qui n’ont aucune complication métabolique ou cardio-vasculaire. Les facteurs génétiques ont ici un rôle majeur.
|
OBÉSITÉ ANDROÏDE (Abdomino-mésentérique) |
OBÉSITÉ GYNOÏDE (Fessio-crurale) |
|
Maladies cardio-vasculaires |
Arthropathies |
|
coronaropathies HTA troubles du rythme |
Gonarthrose Coxarthrose Dorsalgie |
|
Insuffisance cardiaque |
Veinopathies |
|
accidents vasculaires cérébraux (ischémiques et hémorragiques) |
varices, phlébite, thrombose embolie (post-op.) |
|
Complications respiratoires |
2 fois moins de complications respiratoires |
|
insuffisance respiratoire syndrome d’apnée du sommeil hypoventilation alvéolaire, HTAP |
|
|
Complications métaboliques |
4 fois moins de complications métaboliques |
|
Insulino-résistance Baisse du cholestérol hdl Hypertriglycéridémie (vldl) Diabète de type II |
|
|
Complications cutanées : |
hypersudation, mycose, lymphoedème |
|
Complications post-opératoires |
|
|
Cancers : prostate, colon ? |
Cancers : sein, utérus |
|
Atteintes hépato-digestives : stéatose |
Atteintes hépato-digestives : lithiase biliaire |
Une grande partie de ce risque est probablement porté par l’obésité androïde.
La relation entre indice de masse corporelle et mortalité suit une courbe en J. La mortalité est la plus basse pour un IMC compris entre 19 et 25 kg/(m)2 chez l’adulte de 30 à 50 ans.
4. La physiopathologie de l'obésité : environnement et génétique
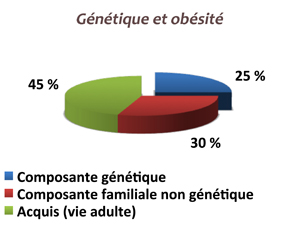
Si la part de la génétique est parfaitement démontré (animaux génétiquement obèse type souris ob/ob, rat fa/fa, agouti, jumeaux vrais, enfants adoptés), les mutations des gènes en cause ne sont pas clairement identifiées.
Il n’y a sûrement pas un gène de l’obésité, mais de multiples facteurs, y compris chez un malade donné ! De multiples facteurs physiopathologiques sont en effet en cause : on a décrit chez des obèses, suivant les études : un appétit " plus marqué " pour le gras, des hyperphagies de tous types, des facteurs psychiques de dépendance, une liaison plus forte entre humeur et prise alimentaire, une faim plus grande, un rassasiement plus lent, une satiété plus courte, des dépenses énergétiques plus faible, une masse maigre plus réduite...
5. La physiopathologie de l'obésité : L'obésité est-elle génétique ?
-
Tout médecin connaît des " familles d’obèses ".
-
Tout chercheur connaît des " populations d’obèses ", dont la plus connue est celle des indiens Pima du sud des USA.
6. La physiopathologie de l'obésité : mécanismes mis en jeu
Pas qu’une question de calories : Ce n’est pas qu’une question de calories : à apport énergétique égal, un apport accru de lipides fait grossir. Ceci est lié au fait que pour 100 kcal de lipides, 2 kcal sont utilisées pour le transport et quasi pas pour le stockage. Pour 100 kcal de glucides, 2 kcal sont utilisées pour le transport et 4-5 kcal pour les transformations en vue du stockage (lipogénèse). Pour 100 kcal de protides, 2 pour le transport, et 15 à 25 pour les transformations et stockage (dans la masse maigre plutôt).
Tableau : Les effets comparés des Protides, Lipides et Glucides
|
Protides |
Glucides |
Lipides |
|
|
Rassasiement |
+ + + |
+ + |
+ |
|
Satiété |
+ + + |
+ + |
+ |
|
Densité énergétique (kcal/g) |
+ + |
+ + |
+ + + + |
|
Possibilité d’adaptation à l’excès d’apport |
+ + + |
+ + |
+ |
|
Capacité de stockage |
+ + |
+ |
+ + + + |
|
Voies métaboliques de transfert |
+ |
+ |
0 |
7. La physiopathologie de l'obésité
|
Causes (mécanismes) |
Conséquences |
|
Hyperphagie (parfois) |
Fréquente restriction cognitive |
|
Peu ou pas de troubles du comportement alim. |
TCA fréquents (compulsions, frénésie, fringale) |
|
Troubles endocriniens fort peu fréquemment en cause |
Hypothyroïdie et hypercorticisme |
|
Masse maigre " faible " ou diminuée (adulte) |
Masse maigre élevée (port du surpoids) |
|
DER basse |
DER élevée |
|
DEPP basse, par DEPP " facultative " (celle liée au système beta adrénergique) basse |
DEPP élevée (quand hyperphagie) |
|
Sensibilité accrue à l’insuline |
Sensibilité réduite à l’insuline |
|
Oxydation forte du glucose (et donc "épargne" des lipides |
Oxydation du glucose diminuée (et donc risque d’hyperglycémie) |
