Obésité et risque de cancer
Les médecins et les scientifiques définissent le surpoids et l’obésité, tout comme la maigreur et la dénutrition, en fonction de l’indice de masse corporelle (Poids/(taille)2) de la façon suivante :
|
Indice de masse corporelle |
Etat du poids |
|
Inférieur à 16 |
Dénutrition sévère |
|
16 à 18 |
Dénutrition modérée |
|
18 à 19 |
Maigreur |
|
De 18,5 à 25 |
Poids normal |
|
De 25 à 30 |
Surpoids (sans obésité) |
|
De 30 à 35 |
Obésité modérée |
|
De 35 à 40 |
Obésité moyenne |
|
Plus de 40 |
Obésité sévère (morbide) |
En fait, l’obésité est plus précisément l’association d’un excès de poids et d’un excès de morbi-mortalité en rapport avec leur excès de poids.
On sait depuis longtemps que l’obésité expose par exemple au diabète (risque relatif ou RR = 3-4), à l’hypertriglycéridémie (RR = 4-5), à la baisse de cholestérol HDL (RR=3-4), à l’hypertension artérielle (RR=2-3), au syndrome métabolique (RR=3) et aux accidents cardiaques (infarctus du myocarde notamment, RR=2-3) et accidents vasculaires cérébraux (RR=1,5-2).
Les malades savent aussi depuis longtemps que le surpoids et l’obésité sont mauvais pour leurs articulations des jambes (arthrose de hanches, arthrose des genoux) et pour leur capacité respiratoire (dyspnée d’effort). Ils savent moins que l’obésité, si elle est avant tout abdomino-tronculaire surtout le tronc et le ventre, expose à des problèmes respiratoires parfois préoccupants (syndrome d’apnée du sommeil, hypertension artérielle pulmonaire).
Depuis quelques années, certaines études dites d’observation avaient relevé une bien curieuse association : les personnes obèses avaient plus de cancer du colon que les gens qui n’étaient pas obèses. Mais il est vrai que ces études n’avaient pas convaincu : on ne voyait pas pourquoi ; surtout, on avait comparé des obèses à l’instant « t » à des personnes non obèses. Rien ne prouvait donc qu’un autre facteur ne soit venu perturber les résultats.
L’étude autrichienne de Rapp et collaborateurs parue en 2005 dans l’une des plus sérieuses revues scientifiques dédiées au cancer, le British Journal of Cancer, enfonce le clou. Elle est beaucoup plus convaincante, parce qu’elle est ce qu’on appelle « prospective ». En d’autres termes, on a demandé leur accord à des personnes de toutes les catégories de poids pour être suivies pendant au moins 10 ans.
Cette population, qui habitait l’ouest de l’Autriche, comportait des hommes et des femmes, différentes tranches d’âge et de classes socio-professionnelles. Pas moins de 167.371 personnes ont été incluses dans cette étude et ont été suivies en moyenne 9,9 ans. Fait important, l’analyse n’a porté que sur les personnes qui n’avaient pas maigri récemment, qui n’avaient pas d’antécédent de cancer ou de cancer au début de l’étude, d’où qu’il soit. Ces personnes devaient être à l’inclusion âgés de plus de 40 ans.
Ceci a permis d’étudier plus particulièrement un groupe énorme de personnes des deux sexes : 145.931 personnes de 42 à 96 ans. Dans cette étude démarrée en 1985, 32 % avaient un surpoids, 8,4 % une obésité modérée et 2,2 % une obésité moyenne ou sévère ; 57 % avait un IMC normal (entre 19 et 25). Après 10 ans, on a compté les cas de cancer apparus dans les 9 dernières années.
La figure 1 illustre l’augmentation de la fréquence des cancers du colon, du rectum, du pancréas et du foie chez l’homme.
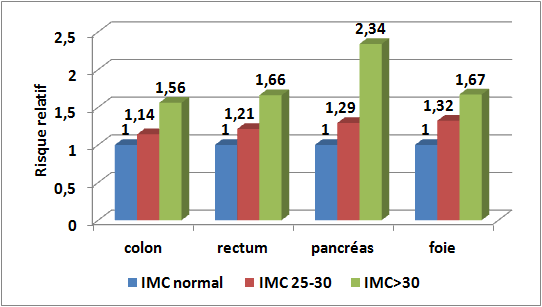
(P<0,02 pour tous)
Dans ce schéma, les colonnes bleues représentent le risque de référence, c’est à dire celui de la population de poids « normal » (IMC entre 19 et 25 kg/(m)2). Un risque relatif de 1,56 (pour le cancer du colon par exemple) signifie une augmentation de 56 % chez les personnes obèses, par rapport aux personnes de poids normal.
Chez la femme, l’augmentation d’incidence du cancer du colon, du rectum, du pancréas et du foie n’apparaissait pas. En revanche, le surpoids et l’obésité étaient associés à une augmentation d’incidence du cancer de l’endomètre : RR = 1,29 pour le surpoids, RR = 2,13 pour l’obésité modérée et RR = 3,93 pour l’obésité moyenne à sévère. De même, une augmentation du risque de lymphome non Hodgkinien était notée : RR = 1,64 pour le surpoids et RR = 2,86 pour l’obésité (P<0,002 pour les deux).
Ceci peut paraître beaucoup mais en fait (et heureusement) ne l’est pas tellement : 6241 cancers ont été découverts en 10 ans chez 145.000 adultes autrichiens, soit 4,3 %. En tout, sur 10 ans, 1890 cancers du colon ont été trouvés, dont 510 chez les personnes de poids normal, 584 chez les gens en surpoids et 795 chez les personnes qui étaient obèses (soit + 285 en 10 ans, soit environ + 28 par an en plus). Pour mieux pouvoir comparer, rappelons que le fait d’avoir un contexte familial de cancer du colon expose les gens à multiplier par 5 le risque : ils ont donc un risque relatif de 5, soit augmentation de 400 % par rapport à ceux qui n’ont pas de cancer du colon dans leur famille.
Cette étude a été suivie d’une autre étude des mêmes auteurs sur plus de 65.000 adultes autrichiens suivis 8 ans, dont les résultats en terme de cancer ont été analysés suivant que les personnes avaient pris ou perdu du poids. Une analyse statistique sophistiquée (modèle de Cox) a permis d’identifier que chez l’homme le risque de cancer du colon diminuait significativement, et de façon assez sensible, par le fait de perdre du poids (RR=0,51 pour perte de 10 kg chez un homme obèse). Ce n’était pas le cas chez la femme (mais dont le risque n’était pas accru au départ par le surpoids, en ce qui concerne le cancer du colon). A l’inverse, chez les femmes, le risque de cancer de l’ovaire, qui n’était pas accru significativement chez les femmes obèses, était accru par une prise de poids nette.
Cette étude vient confirmer une étude faite aux USA par Calle et al chez 404.000 gommes et 495.000 femmes adultes suivis 16 ans et dont l’IMC était connu en 1985 et suivi ensuite. Dans cette étude, les personnes qui avaient un IMC très élevé (obésité sévère, IMC>40 kg/(m)2) avaient un risque relatif de cancer, toutes causes confondues, significativement augmenté : hommes : RR=1,52 et femmes : RR=1,62. Cette augmentation du risque de cancer portait seulement sur le cancer du colon et du rectum, du pancréas et du foie (comme dans l’étude de Rapp et al), mais aussi du rein. Chez la femme, le risque de lymphome non hodgkinien était accru.
Des conclusions similaires peuvent être portées après analyse de l’étude de Jee et al en Corée, avec un suivi de 12 ans, chez 1.213.829 adultes hommes et femmes. Les auteurs avaient trouvé que le risque de décès par cancer était associé à l’IMC selon une courbe en J : RR un peu plus élevé chez ceux qui avaient un IMB < 19 kg/(m)2 et RR de décès par cancer accru chez ceux dont l’IMC dépassait 27 kg/(m)2 : cancer du rectum et du colon.
On peut conclure de ces études que l’obésité est un des facteurs de risque de développer un cancer du colon, du rectum et du pancréas.
![]() Bibliographie
Bibliographie
- Rapp K et al. Obesity and incidence of cancer: a large cohort study of over 145,000 adults in Austria. Br J Cancer 2005; 93 : 1062-7.
- Rapp K et al. Weight change and cancer risk in a cohort of more than 65 000 adults in Austria. Ann Oncol 2007 (4 déc., publication en ligne).
- Calle EE et al. Overweight, obesity, and mortality from cancer in a prospectively studied cohort of U.S. adults. N Engl J Med 2003 ; 348 : 1625:38.
- Jee SH et al. Body mass index and mortality in Korean men and women. N Engl J Med 2006 ; 355 : 779-87.
